این نوع درب که مخصوص بیمارستان ها، مراقبت های بهداشتی و محیط های حفاظتی طراحی شده است، در اتاق های عمل، رادیولوژی، کلینیک ها، آزمایشگاه ها، اتاق های سرور و سازمان های انرژی اتمی استفاده می شود و امکان ایمنی کاربر را در برابر اشعه های مضر فراهم می کند. بدون نویز طراحی شده است. مناطق پر فعالیت مانند رادیولوژی، اتاق عمل، اتاق سرور سازمان انرژی اتمی و آزمایشگاه.
درب اتوماتیک چیست؟
درب اتوماتیک بیمارستانی در انواع مختلفی تولید می شود زیرا به دلیل استفاده از آن مزایای زیادی برای زندگی انسان دارد. به همین دلیل درب بیمارستانی یا درب اتوماتیک بیمارستانی برای بیمارستان ها، مناطق حساس تولید می شود. در بیمارستان ها از آنجایی که هر نوع آلودگی محیطی وجود دارد، رعایت مسائل بهداشتی بیش از سایر مکان ها ضروری است. بنابراین استفاده از درب های اتوماتیک که نیازی به باز و بسته شدن دستی ندارند برای بیمارستان ها بسیار مناسب است.
علاوه بر مشکلات بهداشتی در این مراکز، به دلیل حساسیت بالای کار، نیاز به واکنش سریع کارگران است. به همین دلیل سرعت باز و بسته شدن این درها باعث تسهیل در کار کارکنان بیمارستان شد. یکی دیگر از مواردی که استفاده از درب های اتوماتیک بیمارستانی را توجیه می کند، سهولت باز و بسته شدن درب ها برای بیماران است و افرادی که از ویلچر و عصا استفاده می کنند به راحتی از این درها عبور می کنند.
انواع درب اتوماتیک بیمارستانی
درب های اتوماتیک بیمارستانی ایپاکو در انواع مختلف برای بخش های مختلف بیمارستان و میزان نصب مورد نیاز برای این نوع درب ها ساخته می شوند. در این قسمت به معرفی انواع درب هوشمند بیمارستانی می پردازیم.
درب اتوماتیک لولایی بیمارستان
این در از دو طرف و از یک طرف باز و بسته می شود. این نوع درب در دو لنگه و تک لنگه تولید می شود. این درب در بسیاری از مناطق بیمارستان استفاده می شود. جنس این مدل درب ورق گالوانیزه و استیل می باشد.
درب اتوماتیک لولایی ضد تشعشع
این نوع گیت در قسمت هایی مانند اتاق های رادیولوژی و پرتودرمانی که در آنها اشعه ایکس در معرض دید قرار می گیرد نیز استفاده می شود و این لایه صفحه نمایش این نوع گیت ضد تشعشع را ایجاد می کند. این نوع درب به صورت دو پانل و یک طبقه ساخته می شود. همچنین این نوع درب دارای روشی برای بسته شدن و باز شدن خودکار افسر مربوطه جهت جلوگیری از بروز مشکل می باشد.
ICU مستقیماً درب منزل
درب های مورد استفاده در ICU بیمارستان ها درب اتوماتیک کشویی و درب اتوماتیک تلسکوپی با توجه به حساسیت این قسمت می باشد. این نوع درب دارای سنسور چشمی بوده و به صورت خودکار باز و بسته می شود. این امر از گسترش عفونت ها و بیماری ها جلوگیری می کند و رفت و آمد کارکنان بیمارستان و بیماران را تسهیل می کند.
درب مناسب برای اتاق عمل بیمارستان
این نوع درب به راحتی باز و بسته می شود و به افراد اجازه عبور می دهد. از طرفی این درب ها دارای استحکام بسیار خوب و مقاومت بسیار خوبی در برابر ضربه هایی هستند که در اثر ضربه تخت بیمار، ویلچر و سایر تجهیزات بیمارستانی به آن ها وارد می شود.
مزایای استفاده از درب اتوماتیک بیمارستانی
ایمنی
استفاده از درب اتوماتیک بیمارستانی مکانی امن را برای افراد فراهم می کند. از طرفی جلوگیری از شیوع بیماری ها و ویروس ها و همچنین تضمین سلامت پرسنل بیمارستان نیز در بهبود بیماران بسیار موثر است.
افزایش سرعت عمل کارگران
علاوه بر این، این نوع محاسبات در افزایش سرعت کار کارکنان بیمارستان در حین کار بسیار مفید است. این درب ها به کارکنان بیمارستان اجازه می دهد تا به سرعت بیماران را در داخل بیمارستان و بین مناطق مختلف بیمارستان بدون نیاز به باز و بسته کردن دستی درها جابجا کنند.
حفاظت از محیط در برابر آتش
یکی دیگر از مزایای استفاده از درب های اتوماتیک در بیمارستان ها جلوگیری از نشت اشعه به دلیل وجود سرب در لایه میانی آن است. از آنجایی که این نوع درب را می توان از راه دور کنترل کرد، تردد افراد با استفاده از این نوع درب بسیار آسان است.
سکوت در جو
نکته دیگری که در محیط درمانی باید به آن توجه کرد، حفظ آرامش محیط است. این درب ها به خوبی عایق صدا هستند. بنابراین بیماران با وجود این درها در آرامش هستند و پزشکان و پرستاران در سکوت به درمان بیماران می پردازند.
تنظیم خودکار درب
یکی دیگر از مزایای استفاده از درب اتوماتیک بیمارستانی این است که حتی در زمان قطع برق نیز کار می کند و می توان آن را به صورت دستی باز و بسته کرد. طراحی این نوع درب ها به شما این امکان را می دهد که با جلوگیری از هدر رفتن انرژی سرما و گرما در هزینه های انرژی صرفه جویی قابل توجهی داشته باشید. همچنین از نظر مصرف انرژی خود درب اتوماتیک نیاز بسیار کمی دارد.
امکانات درب اتوماتیک بیمارستان
بهترین درب اتوماتیک شیشه ای باید دارای مزایا و ویژگی های زیر باشد:
1. سرعت و کارایی: درب باید با سرعت معقول و کارآمد باز و بسته شود تا در زمان صرفه جویی شود و تاثیر مثبتی در سفرهای جاده ای داشته باشد.
2. امنیت: درها باید دارای سیستم های امنیتی مانند سنسور، قفل و سیستم های کنترل دسترسی باشند تا از دسترسی غیرمجاز به ساختمان جلوگیری شود.
3. برای همه قابل دسترسی است: درب باید طوری طراحی شود که برای همه از جمله کودکان، سالمندان و معلولان قابل دسترسی باشد.
4. کم صدا و لرزش: درب باید بی صدا عمل کند و در هنگام باز و بسته شدن لرزش را کاهش دهد تا آسایش و آرامش کاربران تضمین شود.
5. مقاومت در برابر عناصر جوی: درب برای عملکرد بهینه و حفظ دوام خود باید مقاومت کافی در برابر باد، باران، گرد و غبار و تغییرات دما داشته باشد.
6. طراحی زیبا: درب باید طراحی جذاب و ساده ای داشته باشد که با سایر عناصر ساختمان همخوانی داشته باشد و به زیبایی فضای داخلی کمک کند.
7. ظرفیت اطلاعاتی: در صورت نیاز، درب باید قابلیت نصب سیستم های اطلاعاتی مانند چراغ، صفحه نمایش LCD یا LED و ... را داشته باشد.
8. قابل استفاده در فضای محدود: در صورت نصب در فضای محدود، درب باید طوری طراحی شود که فضای کمتری را اشغال کند.
کاربرانی که با دنیای برق آشنایی ندارند معمولا سوالاتی در مورد چیستی دیزل ژنراتور و نحوه عملکرد اجزای آن دارند، از این رو سعی کرده ایم با تهیه این مقاله به علاقه مندان به این حوزه کمک کنیم.
دیزل ژنراتور چیست؟ دیزل ژنراتور چیست؟
دیزل ژنراتورها در ایران معمولاً به عنوان برق اضطراری در بین مردم شناخته می شوند زیرا در صورت نبود یا نبود برق شهری برق تولید می کنند.
اما اگر بخواهیم از منظر فنی به آن نگاه کنیم، دیزل ژنراتور دستگاهی است متشکل از دو قسمت اصلی موتور دیزل و دینام (ژنراتور) که می توان از آن برای تولید برق در مقیاس های مختلف استفاده کرد. سوخت دیزلی.
هر یک از دو قسمت اصلی موتور و دینام دارای قطعات و اجزای متفاوتی هستند که در ادامه به توضیح آن ها می پردازیم اما ابتدا به توضیح دو قسمت اصلی می پردازیم.
موتور دیزل
موتور دیزل موتوری است که به صورت احتراق داخلی کار می کند، یعنی با فشرده سازی هوای سیلندر، احتراق صورت می گیرد و موتور شروع به کار می کند.
همانطور که از نام آن پیداست سوخت اصلی موتور دیزل گازوئیل است که یک سوخت فسیلی است و نوع احتراق و عملکرد موتور دیزل با موتورهای بنزینی و بنزینی متفاوت است.
همه موتورها شافتی دارند که با روشن شدن موتور می چرخد و اگر آن را به ژنراتور وصل کنیم دیزل ژنراتور ساخته ایم.
اگر می خواهید اطلاعات کاملی در مورد موتور دیزل به دست آورید می توانید با مطالعه مقاله موتور دیزل چیست دانش خود را تکمیل کنید.
ژنراتور
دینام به زبان ساده وسیله ای است که انرژی مکانیکی دوار را به انرژی الکتریکی تبدیل می کند که توسط دو قسمت اصلی دینام یعنی استاتور و سیم پیچ انجام می شود.
نحوه کار دینام ها در تصویر زیر مشخص است اما همانطور که در بالا اشاره کردیم دینام ها به شفت موتور متصل شده و این اتصال سیم پیچ دوار را می چرخاند.
نیروی الکترومغناطیسی از چرخش این سیم پیچ دوار در داخل یک سیم پیچ ثابت تولید می شود که می توان از آن برای تولید برق یا تولید برق استفاده کرد.
اگر به اطلاعات بیشتری در مورد جایگزین ها نیاز دارید، می توانید با مطالعه این مقاله در مورد گزینه های جایگزین، اطلاعات خود را تکمیل کنید.
قطعات دیزلی
برای تکمیل اطلاعات فنی دیزل ژنراتور هر یک از اجزای موتور را به اختصار توضیح می دهیم.
ECU موتور دیزل ECU موتور دیزل
ECU مخفف Electronic Control Unit است که در واقع کامپیوتر موتور است و وظایف بسیاری را بر عهده دارد.
موتورهای دیزلی قدیمی این دستگاه را ندارند، زیرا همه قطعات دارای ترازو آنالوگ هستند.
اما با معرفی سیستم های آلایندگی، کنترل سوخت و سلامت موتور، تمامی موتورها به این دستگاه نیاز دارند.
این ابزار از طریق سنسورهای روی موتور وضعیت فعلی دستگاه را نشان می دهد که کمک زیادی به ساخت و تعمیر موتور می کند.
از جمله عوامل سودمند داشتن ecu می توان به نکات زیر اشاره کرد
شناسایی و دسترسی به آلاینده های موتور و مصرف سوخت
تشخیص و تشخیص کامل و عمیق مشکلات موتور.
ساده سازی طراحی و تولید موتور.
سیم را کم کنید
امکانات ایمنی و راحتی برای کارگاه ها و کاربران دیزل ژنراتور
جداکننده آب از فیلتر سوخت. جداکننده آب از فیلتر سوخت
همانطور که از نام آن پیداست، این فیلتر وظیفه جداسازی آب از سوخت را بر عهده دارد و اگر در حین کار موتور، آب مانع تامین سوخت شود، این فیلتر از رسیدن آب به موتور جلوگیری می کند (قسمت اول).
پمپ دستی دیزل
قسمت دوم که در تصویر نشان داده شده پمپ دیزل موتور می باشد و از این پمپ دستی برای ارسال گازوئیل به پمپ انژکتور در زمانی که موتور برای اولین بار تعمیر نمی شود یا روغن در فیلتر وجود ندارد استفاده می شود (قسمت 2)
فیلتر در پمپ دیزل دستی آب را از سوخت جدا می کند
وزنه در بدنسازی چیست؟
وزنه در بدنسازی به معنای استفاده از وزنهها، از جمله دمبلها و هالترها، در تمرینات برای افزایش قدرت عضلات و بهبود شکل بدن استفاده میشود. وزنهها میتوانند به صورت ثقلی مستقیم، همانند دمبلها و هالترها، یا به صورت ماشینهای وزنهبری، مانند ماشینهای وزنهبری خطی و وزنهبری قرصی، استفاده شوند.
استفاده از وزنهها در بدنسازی امکان تحمیل بار بر روی عضلات را فراهم میکند، که منجر به تمرکز بیشتر بر روی عضلات مورد نظر، تشدید تمرین، افزایش قدرت و حجم عضلات، افزایش استقامت و بهبود کارایی عضلات میشود. همچنین، استفاده از وزنهها میتواند به افزایش سوخت و ساز بدن (متابولیسم)، افزایش چگالی استخوان، بهبود تعادل و کاهش خطر آسیبهای مربوط به استخوان و عضلات کمک کند.
وزنهها معمولاً در بدنسازی به صورت تمرینات متنوعی مانند شیلد پرس، اسکوات، بالابردن دمبل، زیربغلی، وزنهبری خطی و تمرینات وزنهبری قرصی استفاده میشوند. مقدار وزنه مورد استفاده بستگی به سطح تمرینکننده، هدف مورد نظر و توصیههای مربی یا متخصص ورزشی دارد.
در هر صورت، برای استفاده از وزنهها بهتر است با یک متخصص ورزشی مشورت کنید تا برنامه تمرینی مناسب بر اساس هدفها و شرایط شما تهیه شود و به طور صحیح و ایمن از وزنهها استفاده کنید.
چگونه میتوانم از وزنهها به طور صحیح و ایمن استفاده کنم؟
برای استفاده صحیح و ایمن از وزنهها در بدنسازی، میتوانید راهنماییهای زیر را دنبال کنید:
آموزش صحیح:
قبل از شروع به تمرین با وزنه، آموزش صحیح تکنیکها و حرکات بدنسازی را از یک مربی مجرب یا متخصص ورزشی بخواهید. انجام حرکات درست و با تکنیک صحیح، از صدمات و آسیبهای ناشی از نادرستی در حین تمرین جلوگیری میکند.
شروع با وزنههای مناسب:
برای شروع، انتخاب وزنههای مناسب برای تمرینات شما بسیار مهم است. وزنهها باید به گونهای انتخاب شوند که بتوانید حداقل 8-12 تکرار از یک حرکت را به صورت صحیح انجام دهید. اگر تعداد تکرارات بسیار آسان است، باید وزنه را افزایش دهید. از طرف دیگر، اگر نمیتوانید تعداد تکرارات را به درستی انجام دهید، باید وزنه را کاهش دهید.
گرم کردن قبل از تمرین:
قبل از شروع تمرین با وزنه، حتماً باید به گرم کردن و آمادهسازی عضلات خود بپردازید. این میتواند شامل تمرینات کاردیوواکسولری مانند دویدن، پرش و چرخش مفاصل با حرکات آرمی کردن و تمدیدگری باشد. گرم کردن قبل از تمرین به خوبی عملکرد عضلات را بهبود میبخشد و خطر آسیبهای مربوط به وزنهبری را کاهش میدهد.
حفاظت از خود:
برای حفظ ایمنی در حین تمرین با وزنه، باید از تجهیزات حفاظتی استفاده کنید. به عنوان مثال، استفاده از دستکشهای بدنسازی میتواند در جلوگیری از لغزش دست در طول تمرین و کاهش فشار وارد بر دستها کمک کند. همچنین، استفاده از کمربند حمایتی میتواند در کاهش فشار بر روی ناحیه کمر و پشت کمک کند.
استراحت و بهبود:
بعد از هر تمرین با وزنه، به بدن زمان کافی برای استراحت و بهبود بدهید. استراحت مناسب بین تمرینات، به عضلات اجازه میدهد تا بهبود و رشد کنند و خستگی و جبران تمربه ادامه پاسخ:
نگهداری تنفس صحیح:
در حین انجام تمرین با وزنه، باید تنفس صحیح را حفظ کنید. نگهداری تنفس و عملکرد صحیح تنفس در هنگام انجام حرکات، به کنترل فشار داخلی بدن، استحکام کور و استحکام عضلات کمک میکند.
توجه به حدود قدرت:
هر کسی سطح قدرت و توانایی بدنی متفاوتی دارد. بنابراین، برنامه تمرینی خود را بر اساس قدرت و توانایی شخصی خود ساخته و تنظیم کنید. تلاش برای بریدن راهها و انجام تمریناتی که قدرت شما را فراتر از حد تواناییتان میبرد، میتواند منجر به آسیب و خطرات جدی شود.
توجه به علائم آسیب:
همواره به بدن خود گوش کنید و به علائم و نشانههای آسیب دقت کنید. اگر در حین تمرین درد، تورم، یا عوارض غیرمعمول دیگری تجربه میکنید، تمرین را متوقف کنید و به متخصص ورزشی یا پزشک مراجعه کنید.
تنوع در تمرین:
برنامه تمرینی خود را به گونهای طراحی کنید که شامل تنوع و تنوع باشد. استفاده از روشهای مختلف و یکنواختی در تمرینات با وزنه، از خستگی عضلات و اصطکاک مکانیکی جلوگیری میکند و آسیب را کاهش میدهد.
در نهایت، همواره توصیه میشود با یک مربی مجرب یا متخصص ورزشی همکاری کنید. آنها میتوانند برنامه تمرینی شما را بر اساس هدفها و شرایط شما سفارشی سازی کنند و راهنماییهای لازم را برای استفاده ایمن و صحیح از وزنهها به شما بدهند.
مزایا و معایب استفاده از وزنه در بدنسازی
استفاده از وزنهها در بدنسازی مزایا و معایب خاص خود را دارد. در زیر به برخی از مزایا و معایب این روش اشاره میکنم:
مزایا:
افزایش قدرت و عضله:
استفاده از وزنهها در تمرینات بدنسازی باعث ایجاد تنش و فشار بر روی عضلات میشود که در پاسخ به این تنش، عضلات قدرت و حجم خود را افزایش میدهند. این به شما امکان میدهد تا قدرت عضلانی، استقامت و حجم عضلات خود را افزایش دهید.
بهبود ترکیب بدن:
با استفاده از وزنهها، میتوانید بهبود ترکیب بدن خود را دست یابید. تمرینات بدنسازی با وزنهها باعث افزایش سوخت و ساز عضلات و کاهش درصد چربی بدن میشود. این موضوع باعث تعریف و تحسین شکل بدن و افزایش اعتماد به نفس شما میشود.
بهبود سلامت استخوانی:
تمرین با وزنهها میتواند به بهبود سلامت استخوانها کمک کند. بارگذاری استخوانها در طول تمرین باعث تحریک رشد استخوان و افزایش چگالی استخوان میشود، که در پیشگیری از بیماریهای مرتبط با استخوان مانند اوستئوپروز (کاهش کثافت استخوان) مفید است.
تنوع و انعطافپذیری:
استفاده از وزنهها میتواند به شما انعطافپذیری بیشتری در برنامه تمرینی خود بدهد. با تنوع در انتخاب وزنهها، حجم تمرینات و تنظیمات مختلف میتوانید برنامه تمرینی خود را بر اساس هدفها و نیازهای خود سفارشی کنید.
معایب:
خطر آسیب:
استفاده نادرست از وزنهها میتواند منجر به آسیبهای ناشی از بار زیاد بر روی عضلات و مفاصل شود. اصابت آسیب به عضلات، ارتوپدی و سایر قسمتهای بدن نیز امکانپذیر است. بنابراین، اهمیت استفاده صحیح و ایمن از وزنهها بسیار مهم است.
نیاز به آموزش مناسب:
برای استفاده موثر و ایمن از وزنهها، نیاز به آموزش و تکنیکهای صحیح است. عدم داشتن آموزش مناسب میتواندموجب انجام حرکات نادرست و خطرناک شود و باعث افزایش خطر آسیبها و آسیبهای مرتبط با بار زیاد بر روی بدن شود.
محدودیت فضایی و هزینه:
استفاده از وزنهها ممکن است نیاز به فضای مناسب و تجهیزات برخاسته داشته باشد. همچنین، خرید و تهیه وزنههای مختلف و تجهیزات مرتبط میتواند هزینهبر باشد.
عدم تناسب با هدفهای بعضی افراد:
استفاده از وزنهها ممکن است برخی افراد را نسبت به بدنسازی منزجر کند یا با هدفهای ورزشی آنها سازگار نباشد. برخی افراد ممکن است تمایلی به افزایش حجم عضلات نداشته باشند و به دنبال هدفهای دیگری مانند افزایش استقامت یا افزایش انعطافپذیری باشند.
در نهایت، قبل از استفاده از وزنه در بدنسازی، مهم است که با یک مربی و متخصص برنامه تمرینی صحیح و مناسب برای خود را تنظیم کنید و توجه کنید که همیشه تواناییها و محدودیتهای فردی خود را در نظر بگیرید.
یافتن بهترین کلینیک زیبایی بسیار مهم است. چه به دنبال یک کلینیک معتبر پوست، کلینیک لیزر موهای زائد یا کلینیک بوتاکس باشید، مهم است که یک کلینیک مناسب را انتخاب کنید. در این راهنما، عواملی را که باید در هنگام انتخاب بهترین کلینیک زیبایی در نظر بگیرید، نحوه یافتن بهترین کلینیک لیزر موهای زائد و مواردی که در یک کلینیک معتبر رفع موهای زائد باید به دنبال آن باشید، بیان می کنیم.
یافتن کلینیک زیبایی مناسب مهم است
یافتن بهترین کلینیک زیبایی که خدمات مناسبی را ارائه می دهد برای به دست آوردن بهترین نتایج و اطمینان از ایمنی شما بسیار مهم است. با وجود کلینیک های بسیار زیاد، تصمیم گیری می تواند دشوار باشد. با این حال، مهم است که برای تحقیق و انتخاب بهترین کلینیک زیبایی وقت بگذارید. یک کلینیک معتبر دارای متخصصین آموزش دیده، تجهیزات با کیفیت بالا خواهد بود و بر نیازهای شما تمرکز خواهد کرد. به تاپ کلینیک بروید و بهترین کلینیک های زیبایی را پیدا کنید.
نکاتی که در انتخاب بهترین کلینیک زیبایی باید در نظر بگیرید
برای انتخاب بهترین کلینیک زیبایی باید به فاکتورهای زیادی توجه کرد.
ابتدا باید به دنبال کلینیکی باشید که متخصصین پوست یا زیبایی با تجربه در آن استخدام شوند.
دوم، کلینیک ها باید ایمنی و سلامت را در اولویت قرار دهند.
سوم، موقعیت و دسترسی کلینیک را در نظر بگیرید.
بهترین کلینیک لیزر موهای زائد را پیدا کنید؟
لیزر موهای زائد به دلیل نتایج طولانی مدت و سهولت استفاده، محبوبیت زیادی پیدا کرده است. برای یافتن بهترین کلینیک لیزر موهای زائد، با تحقیق در مورد کلینیک های منطقه خود شروع کنید. کلینیک هایی را پیدا کنید که در لیزر موهای زائد تخصص دارند و شهرت خوبی کسب کنید.
خواندن آنلاین با نظرات مشتریان قبلی می تواند به شما بینشی در مورد خدمات آنها و رضایت مشتری بدهد. یک کلینیک لیزر خوب قطعاً نقدهای آنلاین خوبی دارد.
لیزر موهای زائد یک فناوری است که برای کاهش یا حذف موهای زائد با استفاده از نور لیزر استفاده می شود. این روش معمولا در مراکز زیبایی و مطب های پوست استفاده می شود و به عنوان یک روش دائمی و یا به عنوان وسیله ای دائمی برای از بین بردن موهای زائد استفاده می شود. این فرآیند معمولاً به عنوان حذف موهای زائد با لیزر یا حذف موهای زائد با الکتروسرجری شناخته می شود.
روش لیزر موهای زائد به این صورت است که دستگاه لیزر نور لیزر را به مو منتقل می کند. نور لیزر انرژی خود را به رنگدانه مو (رنگ) منتقل می کند که سپس به گرما تبدیل می شود. این گرما موهای زائد را از بین می برد و فولیکول های مو را ضعیف می کند و رشد مو را به طور موقت یا دائم متوقف می کند.
https://gilkhabar.ir/news/i/495695
مزایا و معایب لیزر موهای زائد عبارتند از:
مزایای:
1. دوام: با استفاده منظم و مناسب، لیزر موهای زائد می تواند موهای زائد را برای همیشه کاهش دهد یا از بین ببرد.
2. سرعت: لیزر موهای زائد معمولاً برای پوشش مناطق وسیعی از بدن مناسب است و عملکرد بالایی دارد.
3. به حداقل رساندن درد: بر خلاف روش های دیگر رفع موهای زائد مانند اپیلاسیون و اپیلاسیون، لیزر موهای زائد باعث درد و ناراحتی کمتری می شود.
رذایل:
1. هزینه: لیزر موهای زائد گران است و ممکن است برای برخی افراد مقرون به صرفه نباشد.
2. نیاز به جلسات متعدد: لیزر موهای زائد ممکن است به چندین جلسه برای دستیابی به نتایج دائمی نیاز داشته باشد.
3. عوارض جانبی: بعد از لیزر موهای زائد ممکن است عوارضی مانند قرمزی پوست، تحریک پوست، ترشح پوست یا حتی لکه های خونی و خراش های پوستی ایجاد شود.
4. محدودیت برای برخی از انواع پوست: لیزر موهای زائد به طور کلی برای افرادی که پوست روشنتر و موهای تیرهتری دارند، موثرتر است و ممکن است برای افرادی که پوست تیرهتر یا موهای روشنتری دارند، کمتر موثر باشد.
قبل از انجام این روش، مهم است که با یک متخصص پوست و زیبایی مشورت کنید تا مطمئن شوید که این روش برای شما مناسب است و پیش بینی کنید که آیا به نتایج دلخواهتان میرسید یا خیر.
به عنوان قدم بعدی در انتخاب بهترین کلینیک لیزر، از چندین کلینیک مشاوره بخواهید. در طول مشاوره، تجربه خود را در مورد لیزر موهای زائد، نوع لیزر مورد استفاده و تعداد جلسات مورد انتظار برای دستیابی به نتایج دلخواه جویا شوید. برای ارزیابی سوابق کلینیک از درخواست عکس قبل و بعد از مراجعه کنندگان قبلی دریغ نکنید.
علاوه بر این، آنها در مورد توانایی های تکنسین هایی که برنامه نویسی را انجام می دهند می پرسند. تکنسین های یک کلینیک لیزر خوب باید در زمینه رفع موهای زائد گواهی و تجربه داشته باشند تا ایمنی شما و بهترین درمان ممکن را تضمین کنند. علاوه بر گواهینامه خود سالن، سوابق و گواهینامه های تکنسین ها در انتخاب بهترین کلینیک لیزر مهم است.
آشنایی با انواع روش های لیزر موهای زائد
وقتی صحبت از لیزر موهای زائد می شود، انواع مختلفی از درمان ها وجود دارد. درک این درمان ها می تواند به شما در انتخاب بهترین کلینیک لیزر و درمان مناسب کمک کند. در اینجا محبوب ترین انواع آن وجود دارد:
لیزر دایود: این نوع لیزر به دلیل اثربخشی بر روی پوست های تیره شناخته شده و برای نواحی وسیع بدن مناسب است.
لیزر الکساندرایت: ایده آل برای پوست های روشن تر، این لیزر برای درمان نواحی کوچکتر بدن موثر است.
لیزر Nd:YAG: این لیزر برای همه رنگهای پوست بیخطر است و روی فولیکولهای موی عمیقتر بهترین عملکرد را دارد.
IPL (نور پالس شدید): اگرچه از نظر فنی لیزر نیست، اما IPL از طیف گسترده ای از نور برای هدف قرار دادن فولیکول های مو استفاده می کند و برای انواع رنگ پوست مناسب است.
برای تعیین نوع درمان مناسب با نوع پوست و رنگ مو با کلینیک لیزر موهای زائد انتخابی خود مشورت کنید.
مواردی که باید در یافتن بهترین کلینیک بوتاکس در نظر بگیرید
اگر به دنبال تزریق بوتاکس برای بهبود ظاهر و کاهش چین و چروک خود هستید، مهم است که بهترین کلینیک بوتاکس را پیدا کنید.
با یافتن کلینیکی که به دلیل تخصص خود در درمان بوتاکس شناخته شده است، شروع کنید.
همچنین در مورد انواع بوتاکس های مورد استفاده در کلینیک بپرسید. بهترین کلینیک های بوتاکس از مارک های معتبری استفاده می کنند که مورد تایید FDA هستند.
در طول مشاوره، نگرانی ها و انتظارات خاص خود را با ارائه دهنده خود در میان بگذارید.
فواید و خطرات تزریق بوتاکس
تزریق بوتاکس فواید زیادی دارد، از جمله کاهش چین و چروک، جلوگیری از ایجاد چین و چروک های جدید و ایجاد ظاهری جوان. با این حال، درک خطرات احتمالی مهم است.
برخی از خطرات رایج تزریق بوتاکس شامل کبودی، قرمزی، تورم و ضعف موقت عضلانی است. در موارد نادر، عوارض جانبی جدی تری ممکن است رخ دهد. مهم است که این خطرات را با پزشک خود در میان بگذارید و مطمئن شوید که کاندیدای خوبی برای درمان هستید.
بررسی کلینیک های زیبایی را بخوانید.
مهم است که قبل از تصمیم گیری در مورد کلینیک های زیبایی که در نظر دارید تحقیق کنید. با خواندن نظرات آنلاین و توصیفات مشتریان قبلی شروع کنید.
علاوه بر این، ببینید آیا این کلینیک دارای یک وب سایت حرفه ای است که اطلاعات دقیقی در مورد خدمات، کارکنان و امکانات آنها ارائه می دهد.
در تماس با دوستان، خانواده یا همکاران خود در مورد سالن زیبایی شک نکنید. تجربه و مشاوره آنها به شما کمک می کند تا مرکز پزشکی عالی را پیدا کنید.
قیمت ها و خدمات را مقایسه کنید تا بهترین سالن را پیدا کنید
اگرچه قیمت تنها عامل تعیین کننده نیست، اما مهم است که قیمت ها و خدمات را با هم مقایسه کنید تا بهترین کلینیک زیبایی را برای پول خود پیدا کنید. شهرت کلینیک، شایستگی کارکنان، کیفیت محصولات مورد استفاده و تجربه کلی ارائه شده را در نظر بگیرید.
به خاطر داشته باشید که ارزان ترین گزینه ممکن است همیشه بهترین نباشد، زیرا کیفیت و ایمنی باید در اولویت باشد. هنگام تصمیم گیری، تعادلی بین توانایی و مهارت پیدا کنید.
یک کلینیک زیبایی متناسب با نیاز خود پیدا کنید
در نتیجه، یافتن بهترین کلینیک زیبایی برای نیازهای شما نیاز به بررسی و تحقیق دقیق دارد تا عواملی را که برای شما مهم هستند، مانند تخصص متخصص، اقدامات ایمنی در محل و شهرت کلینیک ارزیابی کنید. با گذشت زمان و تحقیق می توانید بهترین کلینیک زیبایی، بهترین کلینیک لیزر موهای زائد یا بهترین کلینیک بوتاکس را برای نیازهای زیبایی خود انتخاب کنید. به یاد داشته باشید که امنیت و رضایت شما همیشه باید در اولویت باشد
اگر برای یافتن بهترین کلینیک زیبایی برای نیازهای خود آماده هستید، با تحقیق در مورد کلینیک های منطقه خود و تعیین وقت مشاوره شروع کنید. از پرسیدن سوال و جمع آوری تمام اطلاعات مورد نیاز برای تصمیم گیری آگاهانه تردید نکنید
 نارسایی قلبی (CHF) بیماری است که میلیونها نفر در سراسر جهان به آن مبتلا هستند. این عارضه زمانی رخ میدهد که قلب نتواند خون را بهطور موثر و کاملا به بیرون پمپاژ کند. پمپاژنشدن کامل خون، علائم و مشکلات زیادی را ایجاد میکند که میتواند بر زندگی روزمره تاثیر بگذارد. این مطلب جنبه آموزشی و اطلاع رسانی دارد، در صورت مشکل به دکتر قلب و عروق مراجعه کنید. در صورت درماننشدن، نارسایی قلبی میتواند سبب مرگ شود. در این مقاله، مفهوم نارسایی قلبی، تشخیص، علائم و روشهای درمانی آن را بررسی میکنیم.
نارسایی قلبی (CHF) بیماری است که میلیونها نفر در سراسر جهان به آن مبتلا هستند. این عارضه زمانی رخ میدهد که قلب نتواند خون را بهطور موثر و کاملا به بیرون پمپاژ کند. پمپاژنشدن کامل خون، علائم و مشکلات زیادی را ایجاد میکند که میتواند بر زندگی روزمره تاثیر بگذارد. این مطلب جنبه آموزشی و اطلاع رسانی دارد، در صورت مشکل به دکتر قلب و عروق مراجعه کنید. در صورت درماننشدن، نارسایی قلبی میتواند سبب مرگ شود. در این مقاله، مفهوم نارسایی قلبی، تشخیص، علائم و روشهای درمانی آن را بررسی میکنیم.
نارسایی قلب چیست؟
همانطور که در مقدمه به آن اشاره شد، نارسایی قلبی بیماری است که در آن قلب قادر به پمپاژ موثر خون نیست. کافی نبودن خون خارجشده از قلب سبب میشود که اکسیژن و غذای کافی به بافتها و اندامهای مختلف بدن نرسد. قلب یک اندام عضلانی است که مانند یک پمپ عمل میکند و هنگامی که ضعیف میشود، نمیتواند عملیات پمپاژ خود را درست انجام دهد و خون کافی را با شدتی بیرون دهد که به همه قسمتها برسد. نارسایی قلبی زمانی ایجاد میشود که ماهیچه قلب در اثر بیماریهایی مانند مشکلات عروق کرونر، فشار خون بالا یا آسیب ناشی از حمله قلبی، ضعیف شود. وقتی که قلب ضعیف میشود، برای پمپاژ موثر و کافی تلاش بیشتری میکند و بنابراین، بیشتر خسته میشود. از طرف دیگر، برای جبران، بدن مکانیسمهای خاص دیگری را فعال میکند. برای مثال هورمونهایی را ترشح میکند که میتوانند ضربان قلب را سریعتر کرده و مایعات را در بدن زیاد کنند. درست است که این مکانیزمها در کوتاهمدت موثر هستند، اما در طول زمان سبب مشکل میشوند. بهعنوان مثال، افزایش احتباس مایعات در بدن میتواند منجر به جمعشدن آب در ریهها و سایر قسمتهای بدن شود و علائمی مانند تنگی نفس و تورم ایجاد کند. علاوه.بر این قلب هم ممکن است بزرگ شود یا شکل آن تغییر کند؛ زیرا برای پمپاژ خون، بسیار تلاش میکند و این مقدار تلاش با ساختار آن سازگار نیست.
انواع نارسایی قلب
نارسایی قلبی را بهشیوههای مختلفی تقسیمبندی میکنند. یکی از انواع تقسیمبندی، نارسایی سیستولیک قلب (Systolic Heart Failure) و نارسایی قلبی دیاستولیک (Diastolic Heart Failure) است. این طبقهبندی براساس مرحلهای از چرخه عملکرد قلبی است که در آن عملکرد پمپاژ قلب دچار مشکل میشود. بیایید این دو نوع نارسایی را با هم بررسی کنیم.
نارسایی سیستولیک قلب
در نارسایی سیستولیک قلب، توانایی قلب برای انقباض و پمپاژ موثر خون دچار مشکل میشود. در این مشکل، بطن چپ (یعنی قسمت پایینی و چپ قلب) که محفظه اصلی پمپاژ قلب محسوب میگردد، ضعیف شده و در نتیجه نمیتواند با هر انقباض، مقدار کافی خون را بیرون بفرستد و به قسمتهای مختلف بدن برساند. دلیل نارسایی سیستولیک قلب مشکلاتی است که به خود عضله آسیب وارد میکند، مانند بیماری عروق کرونر قلب، حملات قلبی یا کاردیومیوپاتی متسع (dilated cardiomyopathy.).
2 نارسایی قلبی دیاستولیک
نارسایی دیاستولیک قلب زمانی رخ میدهد که عضله قلب سفت میشود و بطن چپ که در قسمت قبلی درباره آن صحبت کردیم، نمیتواند در مرحله استراحت چرخه قلبی (دیاستول) به اندازه کافی با خون پر شود. وقتی قلب بهاندازه کافی با خون پر نمیشود، پس خون کافی برای پمپاژ در اختیار ندارد و خونرسانی، مجددا کاهش مییابد. علت این مشکل، بیماریهایی مانند فشار خون بالا، کاردیومیوپاتی هیپرتروفیک (hypertrophic cardiomyopathy)، یا کاردیومیوپاتی محدودکننده (restrictive cardiomyo) است که همگی سبب میشوند که قلب از خون پر نشود. توجه به این نکته ضروری است که نارسایی قلبی یک بیماری پیچیده است و در بسیاری از موارد، بیماران، ترکیبی از نارسایی سیستولیک و دیاستولیک را دارند. علاوهبر این، نارسایی قلبی را میتوان بر اساس قسمتی از قلب که دچار آسیب شده است به دو دسته زیر تقسیم کرد.
نارسایی قلبی سمت چپ
در این حالت، سمت چپ قلب که خون را به همه قسمتهای بدن غیر از ریه میرساند، قادر به پمپاژ موثر خون نیست. بنابراین، خون در قسمت چپ جمع میشود و جای کافی برای خونی که از ریهها وارد قلب میشوند وجود ندارد. در این شرایط، خون دوباره به ریهها برمیگردد و سبب میشود ریهها به اصطلاح «آب بیاورند»
نارسایی قلبی سمت راست
در این مشکل سمت راست قلب، که وظیفه آن رساندن خون به ریهها است، نمیتواند خون را بهطور کافی و موثر به ریهها پمپاژ کند. در نتیجه خون در سمت راست قلب جمع میشود. از آنجا که خونی که از سراسر بدن به قلب برمیگردد، بهسمت راست وارد میشود، تجمع خون اضافی که نتوانسته است به قلب راه یابد، سبب میشود که جا برای خونی که وارد این قسمت میشود تنگ گردد. در نتیجه خون به داخل رگها پس زده و وارد بافتها میشود. در این شرایط مایعات در قسمتهای مختلف بدن مخصوصا شکم و پاها تجمع پیدا میکند. دلیل تجمع مایعات هم این است که مایعات موجود در رگهای خونی که پر از خون هستند، به تدریج از دیواره رگها خارج شده و در بافتها جمع میشوند. علاوهبر تقسیمبندیهای بالا، نارسایی قلبی را بسته به مدت زمان و چگونگی شروع علائم، میتوان دو دسته حاد و مزمن هم تقسیم کرد. در نوع حاد، علائم به یکباره شروع میشود، اما در نوع مزمن، علائم بهآهستگی شروع میشود و بهتدریج پیش میرود.
علائم نارسایی قلبی
علائم و نشانههای نارسایی قلبی میتوانند بسیار متعدد باشند. اما نشانههای معمول بهشرح زیر هستند:
- تنگی نفس
- ارتوپنه (تنگی نفس در حالت دراز کشیده)
- تنگی نفس شبانه
- کاهش تحمل ورزش، بیحالی، خستگی
- سرفههای شبانه
- خسخس سینه
- تورم مچ پا
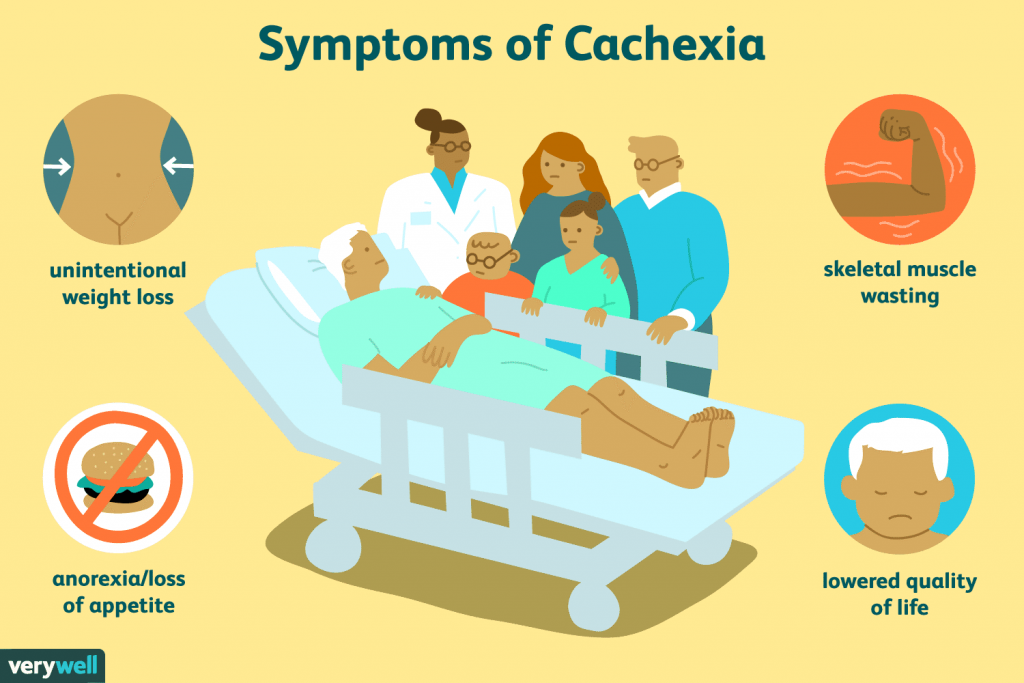
- بیاشتهایی
- کاشکسی و تحلیل عضلانی
- ضربان سریع قلب
- افزایش فشار ورید ژوگولار
- تهوع یا خسخس سینه
- ادم (تورم پاها، دستها و… در اثر تجمع مایعات)
- هپاتومگالی (بزرگشدن کبد)
- آسیت (تجمع مایع در شکم)
ما در اینجا، علت برخی از علائمی که در قسمت بالا نام بردیم را توضیح میدهیم. تنگی نفس بهدنبال فعالیت، یک علامت تکرارشونده و واضح در نارسایی قلبی است، این علامت در همه افراد رایج است، اما در بیمارانی که مشکلات ریوی دارند بیشتر است. بنابراین، علامت تنگی نفس برای تشخیص این عارضه بسیار مهم است، اما پزشک علامتهای دیگری را نیز بررسی میکند. «ارتوپنه» یک علامت خاصتر است؛ یک اصطلاح پزشکی برای توصیف تنگی نفسی که هنگام دراز کشیدن رخ میدهد. افرادی که علامت ارتوپنه را دارند، اغلب مجبورند خود را روی بالش بیندازند یا صاف بنشینند تا راحتتر نفس بکشند. تنگی نفس شبانه حملهای، یک علامت دیگر است که بهصورت تنگی نفس ناگهانی موقع خواب رخ میدهد. علت آن هم افزایش فشار پرشدن بطن چپ (به دلیل توزیع مجدد مایع شبانه و افزایش بازجذب کلیوی) است. درد قفسه سینه شبانه، نیز ممکن است علامت نارسایی قلبی باشد . خستگی و بیحالی در نارسایی مزمن قلبی تا حدی به مشکلات عضله اسکلتی که به دلیل آزادسازی زودرس لاکتات، اختلال در جریان خون عضلانی مربوط میشود. بهعبارت دیگر، وقتی خون به عضلات نمیرسد، مواد مضری از جمله لاکتات که در اثر فعالیت در عضله جمع میشوند، نمیتوانند از آن خارج شوند. در این شرایط فرد احساس خستگی میکند. نرسیدن خون کافی به عضله هم این مشکل را تشدید میکند. کاهش جریان خون مغزی هم ممکن است گاهی به خوابآلودگی و گیجی منجر شود.
علائم نارسایی قلبی در زنان
علائم معمول نارسایی قلبی در زنان و مردان شبیه است. اما این بیماری در زنان نگرانکنندهتر از مردان است.دلیل آن هم این است که علائم زنان میتواند گاهی متفاوت باشد. مردان بیشتر به درد قفسه سینه کلاسیک مبتلا میشوند. اما زنان بیشتر احتمال دارد که تظاهرات غیرمعمول داشته باشند برای مثال علائمی مانند تنگی نفس، حالت تهوع و خستگی در زنان بیشتر است. این علائم متفاوت میتواند منجر به تشخیص نادرست در زنان یا تشخیص اشتباه شود. در بسیاری از موارد، بیماری قلبی زنان بهعنوان مشکلات گوارشی یا اضطراب طبقهبندی میشود. زنان همچنین، اغلب به دلیل انکار، شرم یا خجالت علائم خود را نادیده میگیرند و همه اینها سبب میشود که خطرات برای آنها بیشتر شود. ما در اینجا علائمی که در زنان بیشتر از مردان دیده میشود، آوردهایم:
- خستگی: زنان مبتلا به نارسایی قلبی ممکن است دچار خستگی غیرعادی یا کاهش سطح انرژی شوند.
- تنگی نفس: سختی تنفس بهخصوص در حین فعالیت بدنی یا در حالت درازکشیدن در زنان بیشتر از مردان است.
- ناراحتی قفسه سینه: درد یا ناراحتی قفسه سینه ممکن است در زنان متفاوت از مردان ظاهر شود. زنان ممکن است آن را بیشتر بهعنوان یک احساس درد تیز یا سوزش توصیف کنند.
- اختلالات خواب: مشکل در خواب یا بیدارشدن مکرر در طول شب به دلیل تنگی نفس یا علائم دیگر در زنان بیشتر است.
- تورم: احتباس مایعات ناشی از عدم گردش مناسب خون، منجر به تورم، بهویژه در مچ پاها میشود.
- کاهش تحمل ورزش: زنان مبتلا به نارسایی قلبی، نمیتوانند به خوبی فعالیت کنند.
- علائم گوارشی: علائمی مانند حالت تهوع، ناراحتی شکمی یا احساس پری ممکن است در زنان بیشتر دیده شود.
- آشفتگی ذهنی: اختلال در عملکرد شناختی، سردرگمی، یا مشکل در تمرکز، در زنان بیشتر است
- تپش قلب: آگاهی از ضربان قلب سریع یا نامنظم را تپش قلب میگویند. زنان بیشتر از مردان این حالت را گزارش میکنند.
علت نارسایی قلبی
ما در اینجا علت نارسایی قلبی را به دو دسته علل نارسایی قلبی راست و چپ تقسیمبندی کردهایم.
علت نارسایی قلبی سمت چپ
علت این نوع نارسایی قلبی موارد زیر است:
- بیماری عروق کرونر: این مشکل زمانی رخ میدهد که در آن رگهای خونی که به ماهیچه قلب، خون میرسانند باریک یا مسدود میشوند و جریان خون به قلب کاهش مییابد. کاهش جریان خون میتواند منجر به آسیب یا ضعیفشدن عضله قلب شود (کاردیومیوپاتی ایسکمیک)، توانایی بطن چپ برای پمپاژ موثر را مختل کرده و در نتیجه سبب نارسایی قلب چپ شود.
- حمله قلبی: حمله قلبی زمانی رخ میدهد که جریان خون به بخشی از عضله قلب نرسید و باعث آسیب به آن ناحیه میشود. بخش آسیبدیده عضله قلب بهدرستی عمل نکرده و بر ظرفیت پمپاژ بطن چپ تأثیر میگذارد.
- فشار خون بالا: فشار خون بالا ، فشار بیشتری به قلب وارد میکند و باعث میشود که برای پمپاژ خون در سراسر بدن سختتر کار کند. با گذشت زمان، افزایش حجم کار قلب میتواند منجر به هیپرتروفی (ضخیمشدن) بطن چپ شود. این مشکل در نهایت منجر به اختلال در پرشدن بطن چپ شده و به نارسایی قلبی کمک میکند.
- بیماری دریچهای قلب: عملکرد نادرست دریچههای قلب (بهعنوان مثال، تنگی آئورت یا نارسایی میترال) میتواند بر جریان خون در حفرههای قلب تأثیر بگذارد. برای مثال وقتی دریچه میترال مشکل دارد، خون از دهلیز به بطن برمیگردد و نمیتواند بهخوبی قلب را ترک کند. جمعشدن خون در قلب چپ، بهتدریج آن را ضعیف کرده و نارسا میکند.
- ریتم غیرطبیعی قلب: ریتم نامنظم قلب، مانند فیبریلاسیون دهلیزی، میتواند هماهنگی طبیعی انقباضات قلب را مختل کند و منجر به پمپاژ ناکارآمد خون شود و نارسایی قلبی ایجاد کند.
- بیماریهایی مانند آمیلوئید و سارکوئید: بیماریهایی که باعث رسوب غیرطبیعی یا التهاب در عضله قلب میشوند (مانند آمیلوئید و سارکوئید) میتوانند در عملکرد طبیعی آن اختلال ایجاد کنند. این بیماریها منجر به سفتی یا آسیب عضله قلب میشوند و بر توانایی بطن چپ برای انقباض و استراحت مناسب تأثیر میگذارند.
علت نارسایی قلبی سمت راست
بیشتر نارساییهای سمت راست قلب بهدلیل نارسایی قلبی سمت چپ رخ میدهد. در این شرایط تمام قلب بهتدریج ضعیف میشود. اما گاهی اوقات نارسایی قلبی سمت راست میتواند ناشی از موارد زیر باشد:
- فشار خون بالا در ریهها: پرفشاری خون ریوی بهافزایش فشار خون در شریانهای ریوی گفته میشود که رگهای خونی هستند که خون را از قلب به ریهها میبرند. بطن راست خون را به ریهها پمپاژ میکند تا اکسیژنرسانی شود، و اگر فشار در شریانهای ریوی بهطور مداوم بالا باشد، بطن راست برای غلبه بر این مقاومت، باید سختتر کار کند. با گذشت زمان، این افزایش حجم کار میتواند منجر به هیپرتروفی بطن راست (ضخیمشدن دیواره بطن راست) و در نهایت نارسایی قلب راست شود.
- آمبولی ریه: آمبولی ریه زمانی رخ میدهد که یک لخته خون به ریهها میرود و یک یا چند شریان ریوی را مسدود میکند. افزایش ناگهانی مقاومت ناشی از لخته میتواند بطن راست را تحت فشار قرار دهد، زیرا بطن تلاش میکند خون را از طریق شریانهای ریوی مسدودشده پمپ کند. این مشکل در موارد شدید میتواند منجر به نارسایی حاد قلب راست شود.
- بیماریهای ریوی مانند بیماری مزمن انسدادی ریه (COPD): بیماریهایی مانند COPD که با برونشیت مزمن یا آمفیزم مشخص میشود، میتواند منجر به انسداد جریان هوا و آسیب به بافت ریه شود. COPD میتواند باعث افزایش فشار شریان ریوی به دلیل عواملی مانند هیپوکسی (سطح پایین اکسیژن) و افزایش مقاومت در ریهها شود. بطن راست باید در برابر این فشار بالا خون را پمپاژ کند، که در نهایت میتواند منجر به نارسایی قلب راست شود.
عوامل خطر نارسایی قلب
بسیاری از عوامل میتوانند خطر نارسایی قلبی را افزایش دهند. برخی از آنها قابلکنترل هستند (مانند سبک زندگی)، اما بسیاری از ریسک فاکتورها از کنترل خارج میباشند (مانند سن، نژاد یا قومیت). اگر بیش از یکی از موارد زیر وجود داشته باشد، خطر نارسایی قلبی افزایش مییابد.
- افزایش سن: افزایش سن میتواند قلب را ضعیف و سفت کند. افراد بالای 65 سال بیشتر در معرض خطر نارسایی قلبی هستند. افراد مسن نیز بیشتر احتمال دارد به سایر بیماریهای مرتبط با نارسایی قلبی مبتلا شوند.
- سابقه خانوادگی: سابقه خانوادگی نارسایی قلبی خطر این بیماری را بیشتر میکند. ژنتیک نیز ممکن است نقش داشته باشد. برخی تغییرات یا جهشها در ژنها میتواند بافت قلب را ضعیفتر یا انعطافپذیرتر کرده و احتمال ابتلا به این عارضه را بیشتر کند.
- عادات بد: سبک زندگی ناسالم، مانند رژیم غذایی ناسالم، سیگارکشیدن، مصرف کوکائین یا سایر مواد مخدر، مصرف زیاد الکل و عدم فعالیت بدنی، خطر نارسایی قلبی را افزایش میدهد.
- بیماریها: بیماریهای قلبی یا عروقی، بیماریهای جدی ریوی یا عفونتهایی مانند HIV یا SARS-CoV-2 خطر ابتلا را افزایش میدهند. این افزایش خطر همچنین، برای مشکلات سلامتی مزمن مانند چاقی، فشار خون بالا، دیابت، آپنه خواب، بیماری مزمن کلیوی، کمخونی، بیماری تیروئید یا اضافه بار آهن نیز صادق است.
- درمانهای سرطان: درمانهای سرطان مانند پرتودرمانی و شیمیدرمانی میتواند به قلب آسیب برساند و خطر ابتلا به نارسایی قلبی را نیز افزایش دهد. فیبریلاسیون دهلیزی، یک نوع رایج از ریتم نامنظم قلب نیز میتواند باعث این مشکل شود.
- نژاد: سیاهپوستان و افراد آفریقاییآمریکایی بیشتر از سایر نژادها به نارسایی قلبی مبتلا میشوند. مشکل آنها جدیتر است و این بیماری را در سنین پایینتر تجربه میکنند.
- جنس: نارسایی قلبی در مردان و زنان شایع است؛ اگرچه مردان اغلب در سنین پایینتر از زنان دچار نارسایی قلبی میشوند. زنان معمولاً نارسایی قلبی با کسر جهشی حفظشده (HFpEF) دارند، یعنی نوعی از نارسایی قلبی که قلب با خون کافی پر نمیشود. مردان بیشتر احتمال دارد نارسایی قلبی با کاهش کسر جهشی (HFrEF)، [DEF] داشته باشند. زنان اغلب علائم بدتری نسبت به مردان دارند.
عوارض نارسایی قلب
نارسایی قلبی، علاوهبر اینکه خودش مشکلساز است، میتواند مشکلات بعدی را ایجاد کرده و وضعیت فرد را بهتدریج وخیمتر کند. برخی از این عوارض بهشرح زیر هستند:
آریتمی (ضربان قلب نامنظم)
نارسایی قلبی میتواند سیستم الکتریکی قلب را مختل کرده و منجر به ریتم غیرطبیعی قلب یا آریتمی شود. این مشکل میتواند ناشی از ضعف توانایی قلب برای حفظ ضربان منظم باشد.
ایست قلبی (Cardiac Arrest)
نارسایی شدید قلبی میتواند خطر ایست قلبی و ازدستدادن ناگهانی عملکرد قلب را افزایش دهد. اگر توانایی پمپاژ قلب بهشدت کاهش یابد، ممکن است قلب بایستد.
تاکی کاردی (افزایش ضربان قلب)
قلب ممکن است بهکاهش بازده پمپاژ، با ضربان سریعتر (تاکی کاردی) پاسخ دهد تا کاهش برون ده قلبی را جبران کرده و خون کافی به قسمتهای مختلف بدن برساند.
کمخونی (Anemia)
نارسایی قلبی میتواند با اختلال در تولید گلبولهای قرمز خون در مغز استخوان به کمخونی کمک کند. اکسیژنرسانی ناکافی به بافتها میتواند ناشی از نارسایی قلبی و کمخونی باشد.
تنگی نفس (Dyspnea)
تنگی نفس یکی از علائم شایع نارسایی قلبی است و به دلیل تجمع مایع در ریهها رخ میدهد و تنفس را دشوار میکند. این تجمع مایع نتیجه ناتوانی قلب در پمپاژ موثر خون است.
آسیب کبدی (Liver Damage)
احتقان و تجمع در سیستم گردش خون ناشی از نارسایی قلبی میتواند منجر به احتقان و آسیب کبد شود. کبد ممکن است بزرگ شده و در انجام وظایف خود کمتر موثر باشد.
ارتوپنه (Orthopnea)
همانطور که گفتیم، نارسایی قلبی میتواند سبب مشکل در تنفس در حالت دراز کشیده شود. این عارضه بهعلت احتباس مایع در ریهها است. در این شرایط بیمار هنگام نشستن یا ایستادن راحتتر نفس میکشند.
آمبولی ریه (Pulmonary Embolism)
راکدشدن جریان خون در سیاهرگها به دلیل نارسایی قلبی، خطر لختهشدن خون را افزایش میدهد. اگر یک لخته به ریهها برود، میتواند باعث آمبولی ریه شود که یک مشکل بالقوه تهدیدکننده زندگی است. 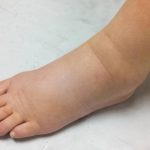 بیشتر بخوانید:۱۰ علت ورم پای راست که باید بدانید
بیشتر بخوانید:۱۰ علت ورم پای راست که باید بدانید
آنژین (Angina)
خونرسانی ناکافی به عضله قلب به دلیل نارسایی قلبی میتواند منجر به آنژین صدری، درد قفسه سینه یا ناراحتی ناشی از کاهش اکسیژنرسانی به قلب شود.
آسیت (جمع شدن مایعات در شکم)
نارسایی قلبی میتواند منجر به احتباس مایعات در سراسر بدن از جمله شکم شود که آسیت نام دارد.
خستگی (Fatigue)
کاهش برونده قلبی و اکسیژنرسانی ناکافی به بافتها میتواند به خستگی در افراد مبتلا به نارسایی قلبی کمک کند.
اختلال در عملکرد کلیه (Impaired Kidney Function)
کلیهها برای فیلترکردن مواد زائد از بدن به جریان خون کافی متکی هستند. در نارسایی قلبی، کاهش جریان خون میتواند منجر به اختلال در عملکرد کلیه شود که بهعنوان سندرم کاردیورینال (cardiorenal syndrome) شناخته میشود.
ضربان قلب نامنظم (Irregular Heartbeat)
در نتیجه اختلال در سیستم الکتریکی در قلب، ضربان قلب نامنظم یا آریتمی ممکن است رخ دهد.
مشکلات ریوی (Lung Problems)
تجمع مایع در ریهها (ادم ریوی) یکی از عوارض شایع نارسایی قلبی است که منجر بهعلائم تنفسی و افزایش حساسیت به عفونتهای ریوی میشود. توجه به این نکته ضروری است که عوارض ذکرشده میتوانند از نظر شدت متفاوت باشند و ممکن است برای مدیریت موثر به مداخلات پزشکی خاصی نیاز داشته باشند. مدیریت عوارض نارسایی قلبی اغلب شامل ترکیبی از داروها، اصلاح شیوه زندگی و در برخی موارد مداخلات جراحی است.
نارسایی قلبی چگونه تشخیص داده میشود؟

نارسایی قلبی با ترکیبی از روشهای زیر تشخیص داده میشود:
- تاریخچه و معاینه فیزیکی
- تستهای آزمایشگاهی
- رادیوگرافی قفسه سینه
- الکتروکاردیوگرافی
تاریخچه و معاینه فیزیکی
بیماران مبتلا به نارسایی قلبی هنگام ورزش دچار تنگی نفس، خستگی، ضعف عمومی و احتباس مایعات، همراه با تورم محیطی یا شکمی و احتمالاً ارتوپنه میشوند. تقریباً همه بیماران مبتلا به نارسایی قلبی در هنگام فعالیت تنگی نفس دارند. وجود صدای سوم قلب (گالوپ پرشدن بطن) نشانه افزایش فشار انتهای دیاستولیک بطن چپ و کاهش LVEF است. وجود اتساع ورید ژوگولار، ریفلاکس کبدی، رایلهای ریوی و ادم محیطی حفرهای نیز نشاندهنده اضافه بار حجمی است و احتمال تشخیص نارسایی قلبی را افزایش میدهد.
تستهای آزمایشگاهی
سطوح BNP و pro-BNP N ترمینال (قطعه N ترمینال غیرفعال پیشساز BNP) را میتوان برای ارزیابی بیماران مبتلا به تنگی نفس از نظر ابتلا به نارسایی قلبی استفاده کرد. BNP توسط دهلیزها و بطنها در پاسخ به کشش یا افزایش کشش دیواره، ترشح میشود. سطوح BNP 25 پیشبینیکننده قوی مرگومیر در دو تا سه ماه است؛ بهویژه زمانی که سطح BNP بیشتر از 200 pg در میلیلیتر باشد.
رادیوگرافی قفسه سینه
رادیوگرافی قفسه سینه باید در ابتدا برای ارزیابی نارسایی قلبی انجام شود زیرا میتواند علل ریوی تنگی نفس (مانند پنومونی، پنوموتوراکس، توده) را رد کند. احتقان ورید ریوی و ادم بینابینی در رادیوگرافی قفسه سینه در بیمار مبتلا به تنگی نفس، تشخیص نارسایی قلبی را محتملتر میکند.
الکتروکاردیوگرافی
الکتروکاردیوگرافی (ECG) برای شناسایی علل دیگر در بیماران مشکوک به نارسایی قلبی مفید است. تغییراتی مانند بلوک شاخه چپ، هیپرتروفی بطن چپ، انفارکتوس حاد یا قلبی میوکارد، یا فیبریلاسیون دهلیزی را میتوان با این روش شناسایی کرد. همچنین، ممکن است نیاز به بررسی بیشتر با اکوکاردیوگرافی، تست استرس یا مشاوره قلب و عروق باشد. مجموعی از عوامل فوق به متخصص قلب و عروق کمک میکند که نارسایی قلبی و شدت آن را در بیمار تشخیص دهد.
طول عمر بیماران نارسایی قلبی
عوامل زیادی میتواند بر امید به زندگی افراد مبتلا به نارسایی احتقانی قلب تأثیر بگذارد، مانند سن، مرحله بیماری و قدرت عملکرد قلب آنها. CHF یک بیماری مزمن و پیشرونده است که بر توانایی قلب برای پمپاژ خون در سراسر بدن تأثیر میگذارد. بهطور کلی، طبق یک بررسی سیستماتیک و متاآنالیز معتبر در سال 2019، بیش از نیمی از افراد مبتلا به CHF به مدت 5 سال پس از تشخیص زنده میمانند. حدود 35 درصد به مدت 10 سال زنده میمانند. بسیاری از مشکلاتی که قلب را تضعیف میکند میتواند در پیشروی این بیماری و طول عمر افراد مبتلا نقش داشته باشد. برخی از این عوامل به شرح زیر هستند:
- حمله قلبی
- بیماری عروق کرونر قلب
- بیماری قلبی مادرزادی
- بیماری دریچه قلب
- فشار خون بالا
- التهاب یا آسیب به عضله قلب
- مصرف مواد مخدر، از جمله داروهای تجویزی و تفریحی
یک مطالعه مروری دیگر که در سال 2017 منتشر شد، طول افراد مبتلا به CHF را با افراد معمول که به کلینیک سرپایی مراجعه میکردند بررسی کرد. نتایج بقای افراد مبتلا به بیماری احتقانی قلب بهشرح زیر است:
- 80-90٪ پس از یک سال، در مقایسه با 97٪ در جمعیت عمومی
- 50 تا 60 درصد در سال پنجم، در مقایسه با 85 درصد در جمعیت عمومی
- 27 درصد تا سال 10، در مقایسه با 75 درصد در جمعیت عمومی
پیشگیری از نارسایی قلب
همه علل نارسایی قلبی قابل پیشگیری نیستند، اما برخی از آنها را میتوان کنترل کرد. بهترین راه برای پیشگیری از نارسایی قلبی، پیشگیری از بیماری عروق کرونر قلب و حمله قلبی است. برای بهبود سلامت و کاهش خطر بیماری قلبی، اقدامات زیر بسیار موثر هستند:
- ترک سیگار
- رژیم غذایی سالم
- مدیریت کلسترول و فشار خون
- فعالیت بدنی منظم
- حفظ وزن سالم
- کاهش استرس
- حفظ سلامت روانی
برای درمان نارسایی قلب به کدام دکتر مراجعه کنیم؟
تنها پزشکی که صلاحیت لازم برای درمان نارسایی قلب را دارد، متخصص قلب و عروق یا همان کاردیولوییست (cardiologist) است. اگر احتمال میدهید که به این عارضه مبتلا هستید، حتما لازم است تحت نظر متخصص قلب باشید.
آیا نارسایی قلبی درمان میشود؟
هیچ درمانی برای معکوسکردن یا درمان نارسایی قلبی وجود ندارد، اما برخی از درمانها به افراد مبتلا کمک میکنند تا پیشرفت بیماری را تعویق انداخته و عمر طولانیتری کنند. برخی از درمانهایی که به این منظور در نظر گرفته میشوند، شامل موارد زیر هستند.
تغییر سبک زندگی
حفظ یک سبک زندگی سالم برای کمک به مدیریت نارسایی قلبی بسیار مهم است. سبک زندگی سالم شامل موارد زیر است
- مدیریت تعادل مایعات: میزان مایعات مصرفی باید کنترل شود و در صورت تجویز پزشک از داروهای ادرارآور استفاده گردد. بیمار نباید بیش از 2 نوشیدنی حاوی کافئین در روز بنوشد.
- محدودکردن مصرف نمک: نمک باعث میشود بدن مایعات را حفظ کند، بنابراین لازم است غذاهای بیمار کمنمک بوده و نمک اضافی روی غذا پاشیده نشود.
- ترک سیگار: دود سیگار به دیواره شریانها آسیب میزند و میزان اکسیژن خون را کاهش میدهد.
- محدودکردن مصرف الکل: الکل میتواند به قلب آسیب برساند. اگر نارسایی قلبی ناشی از الکل باشد، نوشیدن باید بهطور کامل متوقف گردد.
داروها
داروهایی که در این عارضه تجویز میشوند، پیشرفت بیماری را تعویق انداخته و احتمال بستریشدن در بیمارستان را کاهش میدهد. این داروها شامل موارد زیر هستند.
- داروهایی برای کاهش فشار خون و کاهش فشار بر قلب، مانند مهارکنندههای ACE و مسدودکنندههای گیرنده آنژیوتانسین II (ARBs)
- بلوکرهای بتا که به قلب کمک میکنند تا آهستهتر و قویتر خون را پمپاژ کند.
- آنتاگونیستهای آلدوسترون برای کمک به کنترل فشار خون
- دیورتیکها برای کمک به کاهش تجمع مایعات که منجر به تورم در بدن میشود.
- در صورت داشتن آنژین صدری، داروهای مربوط به این عارضه نیز تجویز میشود.
سایر درمانها
در برخی موارد، ممکن است لازم باشد برخی از دستگاههای خاص با استفاده از جراحی در سینه بیمار کار گذاشته شوند تا عملکرد قلب را بهبود دهند. همچنین، ممکن است برخی از انواع جراحی لازم باشد.
- دفیبریلاتور قلبی قابل کاشت (ICD): an implantable cardioverter defibrillator جعبه کوچکی است که ریتمهای غیرطبیعی قلب را شناسایی و تصحیح میکند.
- ضربانساز: pacemaker دستگاه کوچکی که قلب را به صورت الکتریکی تحریک میکند تا ریتم منظم خود را حفظ کند.
- جراحی بای پس (جراحی بای پس عروق کرونر): این جراحی، با تعویض عروق کهنه قلب، جریان خون را به قلب بهبود میبخشد.
- پیوند قلب: برای برخی از افراد مبتلا به نارسایی شدید قلبی، تنها گزینه، ممکن است پیوند قلب باشد. پس از پیوند قلب، باید بیمار از داروهای ضد ردشدن پیوند بهشکل مادامالعمر استفاده کرده و سبک زندگی سالمی داشته باشد.
عوامل موثر بر بقا
برخی از عواملی که ممکن است بر میزان بقای فرد تأثیر بگذارد عبارتند از سن، جنس، تحمل ورزش و سایر بیماریها. ما در اینجا این عوامل را بررسی میکنیم.
سن
نارسایی قلبی معمولاً افراد مسن (میانسال و مسن) را دچار میکند. یک کارآزمایی بالینی نرخ بستریشدن در بیمارستان را برای گروههای سنی مختلف مبتلا به نارسایی قلب، از سن 20 سالگی تا 65 سالگی و بالاتر بررسی کرد. این مطالعه نشان داد که میزان مرگ و میر برای بیماران در گروه سنی 20 تا 44 کمتر است.
جنس
زنان مبتلا به CHF زمانی طولانیتری از مردان عمر میکنند، البته اگر علت نارسایی قلبی آنها ایسکمی نباشد. در واقع، زنان مبتلا به این نوع نارسایی قلبی شانس بیشتری برای زندهماندن نسبت به مردان دارند. سایر مسائل بهداشتی که بر بقای زنان مبتلا به نارسایی قلبی، بهویژه پس از یائسگی تأثیر میگذارد، عبارتند از:
- فشار خون بالا
- شرایط دریچه قلب
- دیابت
- بیماری عروق کرونر
تحمل ورزش
تحمل کم ورزش یک علامت کلیدی در CHF است که با کیفیت پایین زندگی و افزایش میزان مرگ و میر همراه است. عدم تحمل ورزش به این معنی است که مقدار اکسیژن، کاهش یافته و محدود است و بههمین دلیل فرد نمیتواند یک تمرین شدید را تحمل کند. همچنین، به این معنی است که بیمار توانایی محدودی برای انجام هرگونه فعالیت بدنی دارد. عوامل دیگری مانند کمخونی، چاقی و هرگونه اختلال عضلانی یا استخوانی نیز در تحمل کلی ورزش نقش دارند. نرخ بقای سه ساله برای افراد مبتلا به CHF که تحمل ورزش آنها کاهش یافته است 64٪ است. در مقابل 97٪ کسانی که تحمل ورزش معمولی دارند، سه سال زنده میمانند.
دیابت
دیابت نوع 2 عاملی است که خطر مرگ و میر را در افراد مبتلا به CHF افزایش میدهد. تحقیقات نشان داده است که احتمال ابتلا به CHF در افراد مبتلا به دیابت، دو تا چهار برابر بیشتر از افراد بدون دیابت است. 47 درصد از افراد مبتلا به نارسایی قلبی نیز دیابت دارند و بسیاری از افراد مبتلا به CHF مبتلا به دیابت هستند که شناسایی نشده و تشخیص داده نشده است.
بستریشدن در بیمارستان
نارسایی قلبی که نیاز به بستریشدن در بیمارستان دارد با نتایج ضعیف همراه است. افرادی که چندینبار در بیمارستان بستری شدهاند، اغلب دارای سایر مشکلات پزشکی جدی هستند و در معرض خطر بیشتری برای مرگ هستند، به ویژه مرگ ناشی از علل قلبی عروقی.
کسر خروجی (Ejection Fraction)
کسر خروجی درصد خونی را که در هر بار انقباض قلب توسط بطن چپ پمپاژ میشود را اندازه گیری میکند. کیفیت این عملکرد برای طبقهبندی انواع مختلف نارسایی قلبی استفاده میشود. نرخ کسر جهشی 40٪ یا کمتر ممکن است نشاندهنده نارسایی قلبی یا کاردیومیوپاتی باشد.
آیا نارسایی قلبی خطرناک است؟
بله، نارسایی قلبی یک مشکل پزشکی جدی و بالقوه تهدیدکننده زندگی است. دلایلی که سبب میشود این عارضه خطرناک باشد، بهشرح زیر هستند:
- کاهش گردش خون: نارسایی قلبی توانایی قلب برای پمپاژ موثر خون را بهخطر میاندازد. این مشکل میتواند منجر به کاهش گردش خون در اندامها و بافتهای حیاتی شده و بر عملکرد آنها تأثیر بگذارد. در این شرایط اندامهای حیاتی آسیب دیده و منجر به مرگ بیمار میشود.
- علائم و کیفیت زندگی: نارسایی قلبی با علائمی مانند تنگی نفس، خستگی، تورم و عدم تحمل ورزش همراه است. این علائم میتواند بهطور قابل توجهی بر کیفیت زندگی و فعالیتهای روزانه فرد تأثیر بگذارد.
- عوارض: نارسایی قلبی میتواند منجر به عوارض مختلفی از جمله آریتمی، ادم ریوی (جمعشدن مایع در ریهها)، اختلال عملکرد کلیه و احتقان کبد شود. این عوارض میتوانند شدت بیماری را تشدید کنند و خود سبب مرگ شود.
- افزایش خطر بستریشدن در بیمارستان: افراد مبتلا به نارسایی قلبی به دلیل تشدید علائم، عفونت یا سایر عوارض در معرض خطر بستریشدن در بیمارستان هستند. بستریشدن در بیمارستان میتواند با افزایش عوارض و مرگ و میر همراه باشد.
- خطر مرگ و میر: نارسایی قلبی با افزایش خطر مرگ و میر مرتبط است. شدت نارسایی قلبی و وجود برخی عوامل خطر، مانند سن بالاتر، بیماریهای همراه، و درمان تاخیری یا ناکافی، میتواند در افزایش خطر مرگ نقش داشته باشد.
آیا نارسایی قلبی باعث مرگ میشود؟
بله، نارسایی قلبی میتواند منجر به مرگ شود؛ به خصوص اگر بهطور موثر مدیریت نشود یا اگر عوارض شدید گردد. نارسایی قلبی خود یک بیماری جدی است، اما خطر مرگ و میر تحت تأثیر عوامل مختلفی از جمله علت زمینهای مشکل، درجه اختلال عملکرد قلب و وجود سایر مشکلات پزشکی و اثربخشی درمان است. در اینجا برخی از عواملی که احتمال مرگ در افراد مبتلا به نارسایی قلبی را بیشتر میکند، آورده شده است:
- عوارض: عوارضی مانند آریتمی، ادم ریوی، اختلال عملکرد کلیه، احتقان کبد و تشکیل لخته خون میتوانند سبب مرگ شوند.
- کاهش برونده قلبی: ناتوانی قلب در پمپاژ موثر خون میتواند منجر بهکاهش گردش خون به اندامهای حیاتی، آسیب و مرگ شود.
- شدت نارسایی قلبی: شدت نارسایی قلبی بر اساس طبقهبندی انجمن قلب نیویورک (NYHA) مشخص میشود و از کلاس I (خفیف) تا کلاس IV (شدید) متغیر است. افرادی که در مراحل پیشرفتهتری از نارسایی قلبی قرار دارند در معرض خطر بیشتری برای مرگ و میر هستند.
سخن آخر
نارسایی قلبی یک مشکل پزشکی پیچیده و جدی است که نیاز به توجه و مدیریت دقیق دارد. اگرچه این عارضه چالشهای زیادی را برای زندگی بیمار ایجاد میکند، اما پیشرفتهای علم پزشکی مداخلات موثری را برای کسانی که با این شرایط زندگی میکنند، ارائه میدهد. تشخیص به موقع و درمان مناسب میتواند بهطور قابل توجهی نتایج را بهبود بخشد و کیفیت زندگی را افزایش دهد. کنترل نارسایی قلبی نیاز به یک رویکرد جامع مراقبتهای بهداشتی دارد؛ رویکردی که نه تنها جنبههای فیزیکی این بیماری را در نظر میگیرد، بلکه تأثیر عاطفی و اجتماعی آن را نیز در نظر میگیرد. با ایجاد یک محیط حمایتی و مشارکتی، میتوان به بیمار کمک کرد که مدت طولانیتری زنده بماند.
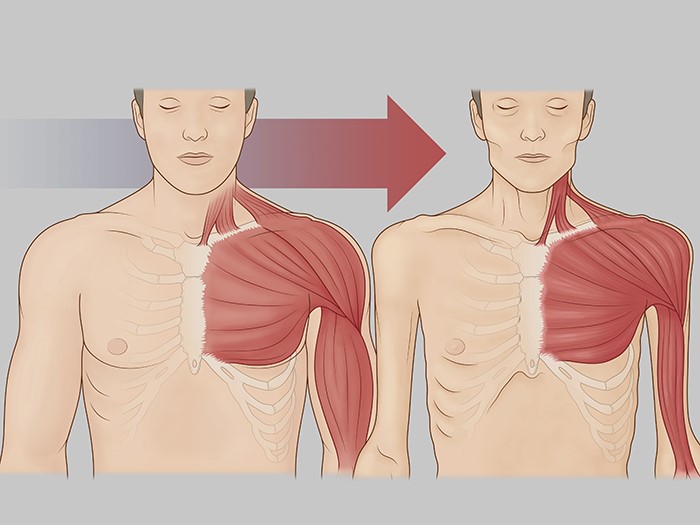
 رابطه جنسی، فرآیندی بیولوژیکی و عاطفی است که بخشی از زندگی انسانها و بسیاری از جانداران دیگر میباشد. این فرآیند در بعدهای مختلفی از جمله فیزیولوژیکی، روانشناختی و اجتماعی قابل بررسی است و هدفش فراتر از تولید مثل و شامل برقراری ارتباط عمیقتر بین افراد، ابراز عواطف و لذت جنسی است. این مطلب جنبه آموزشی و اطلاع رسانی دارد، در صورت مشکل به سکس تراپیست ، دکتر روانشناس و دکتر روانپزشک مراجعه کنید.
رابطه جنسی، فرآیندی بیولوژیکی و عاطفی است که بخشی از زندگی انسانها و بسیاری از جانداران دیگر میباشد. این فرآیند در بعدهای مختلفی از جمله فیزیولوژیکی، روانشناختی و اجتماعی قابل بررسی است و هدفش فراتر از تولید مثل و شامل برقراری ارتباط عمیقتر بین افراد، ابراز عواطف و لذت جنسی است. این مطلب جنبه آموزشی و اطلاع رسانی دارد، در صورت مشکل به سکس تراپیست ، دکتر روانشناس و دکتر روانپزشک مراجعه کنید.
فیزیولوژی رابطه جنسی
فیزیولوژی رابطه جنسی به فرآیندهای بیولوژیکی بدن که در طول فعالیت جنسی رخ میدهند، اشاره دارد. این فرآیندها شامل مراحل مختلف تحریک، پلاتو، ارگاسم، و فاز واکنش هستند. درک این فرآیندها میتواند به افراد کمک کند تا تجربیات جنسی رضایتبخشتر و سالمتری داشته باشند.
مرحله تحریک
– تحریک جنسی: این مرحله با افزایش جریان خون به نواحی جنسی شروع میشود که منجر به تورم و روانسازی این نواحی میشود. در زنان، این شامل تورم لبهای کوچک و بزرگ و ترشحات واژن برای روانکاری است. در مردان، تحریک منجر به انتصاب آلت تناسلی میشود. – تغییرات فیزیولوژیک: افزایش ضربان قلب و فشار خون و نفس کشیدن سریعتر از دیگر نشانههای فیزیولوژیکی تحریک هستند.
مرحله پلاتو
– تداوم تحریک: در این مرحله، تغییرات فیزیولوژیکی که در مرحله تحریک آغاز شده بود، ادامه مییابد و شدت مییابد. در زنان، واژن بیشتر روانکاری شده و سایز کلیتوریس ممکن است کاهش یابد تا از تحریک بیش از حد آن جلوگیری شود. در مردان، انتصاب آلت تناسلی حداکثری میشود، و تورم بیضهها مشاهده میشود. – تحریک نوک پستانها: در هر دو جنس، نوک پستانها سفت و حساستر میشوند.
مرحله ارگاسم
– رسیدن به اوج لذت جنسی: ارگاسم لحظهای از شدت فعالیت فیزیولوژیک و احساسی است که با انقباضهای ریتمیک عضلانی در ناحیه پلویک و سایر بخشهای بدن همراه است. این انقباضها در زنان شامل عضلات واژن و در مردان شامل عضلات دور پروستات، مجاری ادراری، و عضلات اطراف آلت تناسلی است که به انزال منجر میشود. – تجربه ارگاسم: ارگاسم میتواند به شکلهای مختلفی تجربه شود و بسته به فرد، ممکن است شامل احساسات شدید لذت، رهایی از تنش، و احساس نزدیکی و اتحاد با شریک جنسی باشد.
مرحله واکنش
– بازگشت به حالت اولیه: پس از ارگاسم، بدن به تدریج به حالت طبیعی خود بازمیگردد. جریان خون کاهش یافته و اندامهای جنسی به اندازه و وضعیت عادی خود بازمیگردند. – تفاوتها بین افراد: برخی افراد ممکن است قادر به تجربه چندین ارگاسم پیاپی باشند، در حالی که برای دیگران، ممکن است یک دوره نسبتاً طولانی ترمیم نیاز باشد. دانش و درک فیزیولوژی رابطه جنسی میتواند به افراد کمک کند تا رویکردی آگاهانهتر نسبت به سلامت و رضایت جنسی خود داشته باشند و تجربیات جنسی مثبتتری را ایجاد کنند.

دیدگاه روانشناختی و عاطفی رابطه جنسی
روابط جنسی نه تنها فرآیندهای فیزیولوژیکی در بر دارند، بلکه بر روان و احساسات افراد نیز تأثیرات عمیقی دارند. جنبههای روانشناختی و عاطفی رابطه جنسی نقش مهمی در تعیین کیفیت و رضایت از روابط عاطفی و جنسی ایفا میکنند. در این بخش، به بررسی دقیقتر این جنبهها و کاربرد آنها برای خوانندگان میپردازیم.
ارتباط عاطفی و نزدیکی
– تقویت پیوندها: روابط جنسی میتوانند به تقویت پیوندهای عاطفی بین شرکا کمک کنند، به ویژه زمانی که با ابراز محبت و نزدیکی همراه باشند. این نوع از نزدیکی میتواند به افزایش احساس امنیت و اعتماد متقابل بین زوجها منجر شود. – افزایش اعتماد به نفس: تجربههای جنسی مثبت میتوانند به افزایش اعتماد به نفس و احساس خودارزشمندی کمک کنند، به خصوص زمانی که افراد احساس میکنند در روابط خود مورد پذیرش و ارزشیابی قرار میگیرند.
ارتباط و گفتگو
– اهمیت گفتگو: ارتباط باز و صادقانه در مورد خواستهها، نیازها، و انتظارات جنسی اساسی برای رابطهای سالم است. این نوع گفتگو میتواند به حل تعارضها کمک کند و رضایت جنسی را افزایش دهد.
تأثیر بر سلامت روان
– کاهش استرس و اضطراب: روابط جنسی رضایتبخش میتوانند به کاهش سطوح استرس و اضطراب کمک کنند، به واسطه آزادسازی هورمونهایی مانند اندورفین و اکسیتوسین که احساس آرامش و خوشبختی را تقویت میکنند. – بهبود خواب: فعالیت جنسی میتواند به بهبود کیفیت خواب کمک کند، زیرا ارگاسم منجر به آزادسازی هورمونهایی میشود که به آرامش بدن و خواب آرامتر کمک میکنند.
چالشها و راهکارها
– رویارویی با مشکلات جنسی: مشکلات جنسی مانند کاهش میل جنسی، اختلال نعوظ ظیف، یا درد هنگام رابطه جنسی میتوانند بر جنبههای روانشناختی و عاطفی روابط تأثیر بگذارند. مراجعه به یک متخصص بهداشت جنسی یا رواندرمانی میتواند به شناسایی و درمان این مشکلات کمک کند و به زوجها امکان میدهد تا راههای جدیدی برای تجربه نزدیکی و لذت را کشف کنند. – اهمیت درمانهای روانشناختی: در برخی موارد، مشاوره و درمانهای روانشناختی میتوانند به افراد کمک کنند تا موانع عاطفی یا روانشناختی که بر روابط و تجربیات جنسیشان تأثیر میگذارند، مانند اضطراب عملکرد یا ترس از صمیمیت، را شناسایی و غلبه کنند.
سلامت جنسی و رضایت
– رضایت جنسی: دستیابی به رضایت جنسی مستلزم درک و پذیرش خواستهها و نیازهای خود و شریک جنسی است. این شامل اکتشاف و ارتباط در مورد ترجیحات جنسی، فانتزیها، و راحتی با تجربیات جدید است. – روابط سالم: بنای یک رابطه جنسی سالم بر اساس احترام متقابل، اعتماد، و صداقت است. این امر به ویژه زمانی مهم است که زوجها با چالشها یا تغییرات در روابط جنسی خود روبرو هستند.
اهمیت آموزش جنسی
– آموزش جنسی: داشتن دانش کافی در مورد جنبههای فیزیولوژیکی، روانشناختی، و عاطفی روابط جنسی میتواند به افراد کمک کند تا تجربیات مثبتتری داشته باشند. آموزش جنسی شامل مباحثی مانند رضایت، ارتباط جنسی، و بهداشت جنسی است. – اهمیت خودآگاهی جنسی: شناخت نیازها، ترجیحات، و محدودیتهای خود از جنبههای مهمی است که میتواند به بهبود روابط و رضایت جنسی کمک کند. این شامل اکتشاف و پذیرش هویت جنسی و گرایش جنسی خود نیز میشود.

جنبه اجتماعی و فرهنگی روابط جنسی
از دیدگاه اجتماعی و فرهنگی، رابطه جنسی تحت تأثیر ارزشها، باورها و نرمهای فرهنگی قرار دارد. دیدگاهها نسبت به رابطه جنسی میتواند بسیار متفاوت باشد، و تأثیر زیادی بر روی چگونگی برقراری، تجربه و تفسیر این فعالیتها دارد. آموزش جنسی و اطلاعرسانی در این زمینه میتواند به افراد کمک کند تا درک بهتری از بدن خود، روابط جنسی سالم و مسئولیتهای مرتبط با آن داشته باشند.
بهداشت و پیشگیری در رابطه جنسی
بهداشت و پیشگیری در زمینه روابط جنسی به معنای اتخاذ تدابیری است که به حفظ سلامت جسمی، روانی و عاطفی افراد کمک میکند، و شامل جلوگیری از بیماریهای مقاربتی، بارداریهای ناخواسته، و حفظ سلامت جنسی میشود. در این بخش، به ارائه راهنماییهای کاربردی و جزئیات مهم در زمینه بهداشت و پیشگیری میپردازیم.
استفاده از وسایل محافظتی
– کاندومها: استفاده از کاندوم بهترین روش برای پیشگیری همزمان از بارداریهای ناخواسته و بیماریهای مقاربتی (STIs) است. کاندومها باید در هر بار رابطه جنسی و به طور صحیح استفاده شوند. – وسایل پیشگیری از بارداری: روشهای مختلفی مانند قرصهای ضدبارداری، ایمپلنتها، IUDها، و تزریقات هورمونی وجود دارند که باید تحت نظر یک متخصص بهداشتی انتخاب و استفاده شوند.
آزمایشهای منظم و مراقبتهای پزشکی
– آزمایشهای منظم برای STIs: افراد فعال از نظر جنسی باید به طور منظم برای STIs آزمایش شوند، حتی اگر نشانهای از بیماری ندارند. این کار به جلوگیری از انتقال ناخواسته بیماری به دیگران کمک میکند. – مراجعه به متخصص بهداشت جنسی: در صورت وجود هر گونه نگرانی یا علائمی از بیماریهای مقاربتی، فوراً به یک متخصص مراجعه کنید.
ارتقاء آگاهی و آموزش
– آموزش جنسی: داشتن دانش کافی در مورد روابط جنسی، بهداشت جنسی، و روشهای پیشگیری از بیماریها و بارداری مهم است. آموزشهای جنسی باید شامل اطلاعات در مورد استفاده صحیح از وسایل محافظتی، شناسایی علائم STIs، و اهمیت مراقبتهای بهداشتی باشد.  بیشتر بخوانید:پوزیشن رابطه جنسی مناسب در دوران بارداری – گفتگو با شریک جنسی: صحبت کردن باز و صادقانه با شریک جنسی در مورد تاریخچه بهداشت جنسی، آزمایشهای STI، و استفاده از وسایل محافظتی برای حفظ سلامت هر دو طرف ضروری است.
بیشتر بخوانید:پوزیشن رابطه جنسی مناسب در دوران بارداری – گفتگو با شریک جنسی: صحبت کردن باز و صادقانه با شریک جنسی در مورد تاریخچه بهداشت جنسی، آزمایشهای STI، و استفاده از وسایل محافظتی برای حفظ سلامت هر دو طرف ضروری است.
ایجاد فضای امن و رضایت
– رضایت: اطمینان حاصل کنید که هر فعالیت جنسی با رضایت کامل هر دو طرف انجام میشود. رضایت باید فعال، آگاهانه، و مداوم باشد. – حریم شخصی و امنیت: ایجاد فضایی امن و خصوصی برای فعالیتهای جنسی به حفظ سلامت روان و جسمی کمک میکند.
خودمراقبتی و مراقبت از شریک
– خودمراقبتی: اهمیت دارد که به سلامت جسمانی و روانی خود توجه کنید. این شامل تغذیه مناسب، ورزش منظم، و مدیریت استرس است. – مراقبت از شریک: تشویق و حمایت از شریک جنسی برای رعایت بهداشت جنسی و مراجعه به متخصصان بهداشتی در صورت نیاز. به یاد داشته باشید که بهداشت و پیشگیری در زمینه روابط جنسی تنها به جلوگیری از بیماریها و بارداریهای ناخواسته محدود نمیشود، بلکه به حفظ سلامت کلی جسمانی، روانی، و عاطفی نیز مربوط میشود. اتخاذ رویکردی آگاهانه و مسئولانه به سلامت جنسی میتواند به تقویت روابط و افزایش کیفیت زندگی کمک کند.
اصول رابطه زناشویی چگونه است؟

رابطه زناشویی سالم و موفق بر پایه اصولی چون اعتماد، ارتباط موثر، احترام متقابل، حمایت، و صداقت بنا شده است. در ادامه، به تشریح هر یک از این اصول و ارائه مثال برای هرکدام میپردازیم:
1. اعتماد
اعتماد به معنای باور داشتن به صداقت، قدرت، و اصالت همسرتان است. این امر شامل اعتماد به آنها در غیاب خودتان و اعتماد به آنها برای رازداری است. مثال: اگر همسر شما دیرتر از معمول به خانه بازگردد و توضیح دهد که به دلیل کار اضافه دیر کرده است، شما بدون احساس نگرانی یا شک، قبول میکنید و باور دارید که صادق است.
2. ارتباط موثر
ارتباط موثر شامل شنیدن فعال، بیان واضح نیازها و احساسات، و حل مناقشه به شیوهای سازنده است. مثال: هنگامی که یکی از طرفین احساس میکند نیاز به حمایت بیشتری دارد، به جای انتظار برای حدس زدن همسرش، به صراحت درباره احساسات و نیازهای خود صحبت میکند.
3. احترام متقابل
احترام متقابل به معنای قدر دانستن و تحسین همسرتان به عنوان یک فرد منحصر به فرد و ارزشمند است. مثال: جلوگیری از انتقادات تحقیرآمیز و تلاش برای درک دیدگاهها و احساسات همسرتان حتی اگر با آنها موافق نیستید.
4. حمایت
حمایت به معنای حمایت کردن از همسرتان در زمانهای سخت و خوب است. مثال: اگر همسرتان تصمیم به تغییر شغل یا دنبال کردن یک هدف شخصی جدید میگیرد، شما از او حمایت میکنید، روحیه میدهید، و به او کمک میکنید تا به اهدافش برسد.
5. صداقت
صداقت به معنای بیان حقیقت به همسرتان در تمام زمانها است. مثال: اگر از رفتار خاصی از همسرتان ناراحت هستید، به جای پنهان کردن احساساتتان، درباره آن با آنها به صورت باز و صادقانه صحبت میکنید. یک رابطه زناشویی موفق و پایدار نیازمند تلاش و تعهد مداوم از هر دو طرف است. این اصول میتوانند به عنوان پایه و اساس برای ساخت یک زندگی مشترک سالم و شاد عمل کنند.
اصول روابط زناشویی و جنسی
رابطه جنسی به فعالیتهایی اشاره دارد که در آن تعامل فیزیکی و عاطفی بین افراد در قالب انواع مختلفی از تماسهای جنسی، از جمله نزدیکی، بوسیدن، لمس و سایر اشکال از ابراز محبت جنسی صورت میگیرد. این فعالیتها میتوانند با هدف لذت، نزدیکی عاطفی، تولید مثل، یا ترکیبی از این اهداف انجام شوند. 1. رضایت متقابل: اساس هر رابطهای، از جمله روابط جنسی، رضایت و توافق هر دو طرف است. ارتباط باز و صریح درباره نیازها، خواستهها، و مرزها بسیار مهم است. 2. احترام متقابل: درک و احترام به حدود، علایق و نیازهای همدیگر ضروری است. این شامل احترام به حق انتخاب شریک زندگی و عدم فشار برای انجام هر کاری است که او راحت نیست. 3. ارتباط مؤثر: ارتباط مستمر و صادقانه درباره تجربیات جنسی، احساسات و انتظارات میتواند به تقویت رابطه کمک کند. این شامل بحث در مورد سلامت جنسی و بهداشت نیز میشود. 4. امنیت عاطفی: فراهم کردن فضایی امن برای بیان احساسات و آسیبپذیریها بدون ترس از قضاوت یا رد شدن، اساس یک رابطه زناشویی موفق است. 5. محبت و نزدیکی: نشان دادن محبت و نزدیکی عاطفی، حتی در خارج از فعالیتهای جنسی، به تقویت پیوند زناشویی کمک میکند. 6. نوآوری و تجدید نظر: برای حفظ رضایت و هیجان در روابط طولانی مدت، مهم است که زوجها نسبت به امتحان کردن چیزهای جدید در رابطه جنسی خود باز باشند، ضمن اینکه احترام به مرزهای متقابل حفظ شود. 7. مسئولیتپذیری و مراقبت: درک مسئولیتهای مشترک در زمینه بهداشت جنسی، پیشگیری از بارداری ناخواسته، و مقابله با چالشهای جنسی. 8. توجه به سلامت روان و جسمانی: مراقبت از سلامت جسمانی و روانی خود و شریک زندگیتان برای حفظ یک رابطه جنسی سالم و رضایتبخش ضروری است. 9. قدردانی و سپاسگزاری: نشان دادن قدردانی از شریک زندگی و تقدیر از آنچه آنها به رابطه میآورند، میتواند پیوندها را تقویت کند و احساس ارزشمندی را افزایش دهد. رابطه زناشویی سالم و رضایتبخش نیازمند تلاش و تعهد مداوم از هر دو طرف است. با پیروی از این اصول، زوجها میتوانند اساسی محکم برای یک رابطه پایدار و شاد بنا نهند.
نتیجهگیری
رابطه جنسی، وقتی در چارچوبی از رضایت، احترام، و ارتباط سازنده قرار میگیرد، میتواند منبعی از لذت، نزدیکی عاطفی، و تقویت پیوندها باشد. بهداشت جنسی و پیشگیری از ریسکها نه تنها برای سلامت فردی بلکه برای سلامت روابط زناشویی نیز حیاتی است. تعهد به یادگیری مداوم، گفتگو، و مراقبت مشترک میتواند به تقویت روابط کمک کند و به افراد امکان میدهد تا از تجربیات جنسی خود به طور کامل لذت ببرند و رشد کنند.
مهاجرت به استرالیا برای بسیاری از افراد یکی از تصمیمات مهم و چالشبرانگیز در زندگی است. با توجه به فرصتهای شغلی، امکانات زندگی، تحصیلات عالی، و زیباییهای طبیعی کشور، استرالیا به عنوان یکی از مقصدهای پرطرفدار برای مهاجرت شناخته میشود. روش های متفاوتی برای مهاجرت به این کشور وجود دارد مانند ویزای تحصیلی و ویزای کاری استرالیا. اما مهاجرت به یک کشور جدید همواره با چالشها و مسائلی همراه است که نیازمند آگاهی و آمادگی است. در این مقاله، سعی کرده ایم شمارا بیشتر با این کشور زیبا آشنا کنیم.
حقایقی درباره زندگی در استرالیا
زندگی در استرالیا بسیار جذاب و چالشبرانگیز است. استرالیا یک کشور بزرگ و متنوع است که از لحاظ طبیعت، فرهنگ، و اقتصادی ثروتمند است. از جاذبههای طبیعی متنوع مانند صحراهای بیپایان، جنگلهای بارانی، سواحل زیبا و حیات وحش فراوان گرفته تا شهرهای پویا و پر از زندگی مانند سیدنی، ملبورن، بریزبین و پرت.
استرالیا به عنوان یکی از کشورهای پیشرو در حوزه آموزش عالی نیز شناخته میشود. دانشگاههای برتر و بینالمللی، برنامههای تحصیلی و پژوهشی معتبر، و محیط آموزشی پویا از جمله ویژگیهای سیستم آموزشی استرالیا هستند.
از دیگر مزایای زندگی در استرالیا میتوان به سیستم بهداشتی بسیار کارآمد، فرهنگ متنوع و پذیرایی از مهاجران اشاره کرد. همچنین، استرالیا یک اقتصاد پایدار دارد که فرصتهای شغلی بسیاری را برای مهاجران و شهروندانش فراهم میکند.
به هر حال، همانند هر کشور دیگری، زندگی در استرالیا نیز دارای چالشهایی است. برخی از این چالشها شامل هزینه زندگی بالا، آب و هوای گرم و خشک در برخی مناطق، و فاصلههای طولانی بین شهرها میباشد. اما در کل، بسیاری از افراد از زندگی در استرالیا لذت میبرند و این کشور را به عنوان مقصدی محبوب برای زندگی، کار، و تحصیل انتخاب میکنند.
شرایط کار در استرالیا
کار در استرالیا برای مهاجران چندین فرصت و چالش را به همراه دارد. این کشور از یک اقتصاد پویا و گسترده برخوردار است که فرصتهای شغلی متنوعی را فراهم میکند. در زیر به برخی اطلاعات مفید درباره کار در استرالیا اشاره خواهم کرد:
- ویزای کاری: برای کار در استرالیا به عنوان مهاجر، باید ویزای مخصوصی را اخذ کنید. این شامل ویزای ۴۸۲ استرالیا، ویزای ۱۹۰استرالیا، ویزای کاری زیر ۴۵ سال و ویزای کاری برای متخصصان بینالمللی میشود.
- جستجوی کار: برای یافتن کار در استرالیا، میتوانید از روشهای مختلفی مانند اینترنت، رویدادهای شبکهسازی، مشاوران شغلی و منابع دولتی استفاده کنید. وبسایتهایی مانند Seek و Indeed برای جستجوی شغل بسیار محبوب هستند.
- مهارتهای مورد نیاز: مهارتهای مورد نیاز برای کار در استرالیا بسیار متنوع هستند، از جمله مهندسی، IT، بهداشت، آموزش، حسابداری، ساخت و ساز و غیره.
- پرداخت و شرایط کاری: حقوق و شرایط کاری در استرالیا به طور معمول بسیار مناسب است. قوانین کاری سختگیری در مورد حقوق کارگران و شرایط کاری دارد و اغلب کارفرمایان باید حقوق منصفانه، مرخصی، و شرایط کاری ایمن را فراهم کنند.
- زبان انگلیسی: داشتن مهارتهای زبان انگلیسی مؤثر برای یافتن کار و موفقیت در محیط کاری استرالیاست. زبان انگلیسی به عنوان زبان رسمی استرالیا استفاده میشود و برای برخورد با موفقیت بهتر با محیط کاری، مهارتهای زبانی بالا مهم است.
در نهایت، همانند هر کشور دیگری، کار در استرالیا همچنین ممکن است چالشهایی داشته باشد. این شامل رقابت در بازار کار، فرایند ویزا، و تطبیق با فرهنگ محلی میشود. اما با آمادگی، تلاش و اطلاعات کافی، میتوانید در استرالیا موفق شوید و تجربهای مثمرثمر از کار و زندگی در این کشور داشته باشید.
دلایل مهاجرت ایرانیان به استرالیا
مهاجرت ایرانیان به استرالیا در سالهای اخیر افزایش یافته است و ایرانیان یکی از جوامع مهم و پویای مهاجر در استرالیا را تشکیل میدهند. دلایل اصلی مهاجرت ایرانیان به استرالیا شامل موارد زیر میشود:
- فرصتهای شغلی: استرالیا به عنوان یکی از کشورهای پیشرفته با اقتصاد پویا، فرصتهای شغلی بسیاری را برای مهاجران ارائه میدهد. برخی ایرانیان به دنبال فرصتهای شغلی بهتر، حقوق بالاتر و شرایط کاری بهتر به استرالیا مهاجرت میکنند.
- تحصیلات عالی: دانشگاههای استرالیا به عنوان مراکز آموزش عالی معتبر جهانی شناخته میشوند. بسیاری از ایرانیان برای ادامه تحصیلات خود به استرالیا مهاجرت میکنند و در رشتههای مختلف از این فرصت بهره میبرند.
- زندگی بهتر و محیط طبیعی: استرالیا با آب و هوای معتدل، طبیعت بکر و زیبا، سیستم بهداشتی پیشرفته و امکانات زندگی مدرن جذابیت زیادی برای مهاجران دارد. برای بسیاری از ایرانیان، این کشور به عنوان یک مقصد زندگی بهتر و آرامتر جذابیت دارد.
- امنیت و ثبات: استرالیا یک کشور امن با حکومتی پایدار است که از نظر امنیتی و سیاسی به عنوان یکی از کشورهای پیشرفته دنیا شناخته میشود. برای بسیاری از مهاجران ایرانی، این امنیت و ثبات، یکی از دلایل اصلی مهاجرت به استرالیا است.
با این وجود، مهاجرت به استرالیا نیز چالشهای خود را دارد، از جمله فرایند ویزا، تطبیق با جامعه و فرهنگ محلی، و انطباق با محیط زندگی جدید. اما با برنامهریزی دقیق، آمادگی مناسب و اطلاعات کافی، مهاجران ایرانی میتوانند تجربهی مثبتی از زندگی و کار در استرالیا داشته باشند.
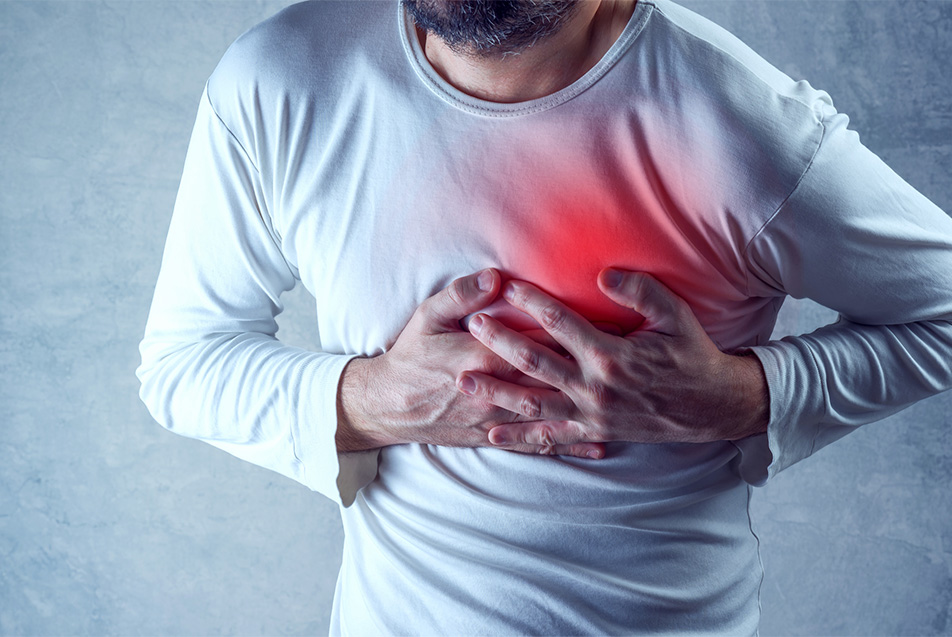
 طبق آمار اعلام شده از سوی آمریکا، هر 40 ثانیه یک بار یک فرد آمریکایی دچار حمله قلبی میشود. این یعنی اینکه ریسک بروز این مشکل نه تنها در آمریکا، بلکه در جهان و کشور ایران بسیار زیاد است. حمله یا سکته قلبی یکی از بیماریهای شایع در جهان است که نیاز به مراقبت پزشکی فوری دارد. افرادی که علائم حمله قلبی را مشاهده میکنند، باید در عرض چند دقیقه با اورژانس تماس بگیرند تا مراقبتهای پزشکی برای فرد خیلی سریع آغاز شود. در غیر این صورت احتمال مرگ در اثر حمله قلبی وجود دارد. متاسفانه بسیاری از دلایل مرگ و میر در اثر حمله و سکته قلبی مربوط به عدم آگاهی مردم است. این مطلب جنبه آموزشی و اطلاع رسانی دارد، در صورت مشکل به دکتر قلب و عروق مراجعه کنید. اگر مردم آگاهی کامل در مورد علائم سکته قلبی، نحوه درمان و پیشگیری داشته باشند، هم میتوانند به سلامت خودشان کمک کنند؛ هم باعث پیشگیری از خطرات جدی سلامتی برای عزیزان خود شوند. در ادامه این مقاله با هدف افزایش آگاهی مردم در مورد سکته قلبی، قصد داریم اطلاعات کامل و جامعی را در این مورد به شما ارائه کنیم.
طبق آمار اعلام شده از سوی آمریکا، هر 40 ثانیه یک بار یک فرد آمریکایی دچار حمله قلبی میشود. این یعنی اینکه ریسک بروز این مشکل نه تنها در آمریکا، بلکه در جهان و کشور ایران بسیار زیاد است. حمله یا سکته قلبی یکی از بیماریهای شایع در جهان است که نیاز به مراقبت پزشکی فوری دارد. افرادی که علائم حمله قلبی را مشاهده میکنند، باید در عرض چند دقیقه با اورژانس تماس بگیرند تا مراقبتهای پزشکی برای فرد خیلی سریع آغاز شود. در غیر این صورت احتمال مرگ در اثر حمله قلبی وجود دارد. متاسفانه بسیاری از دلایل مرگ و میر در اثر حمله و سکته قلبی مربوط به عدم آگاهی مردم است. این مطلب جنبه آموزشی و اطلاع رسانی دارد، در صورت مشکل به دکتر قلب و عروق مراجعه کنید. اگر مردم آگاهی کامل در مورد علائم سکته قلبی، نحوه درمان و پیشگیری داشته باشند، هم میتوانند به سلامت خودشان کمک کنند؛ هم باعث پیشگیری از خطرات جدی سلامتی برای عزیزان خود شوند. در ادامه این مقاله با هدف افزایش آگاهی مردم در مورد سکته قلبی، قصد داریم اطلاعات کامل و جامعی را در این مورد به شما ارائه کنیم.
حمله قلبی چیست؟
حمله قلبی یا انفارکتوس میوکارد، یکی از بیماریهای قلبی و عروقی است که میتواند در اثر دریافت نکردن خون توسط بخشی از عضله قلب رخ بدهد. هر چه زمان بیشتری برای بازگرداندن جریان خون به قلب بگذرد، آسیب به عضله قلب بیشتر خواهد شد. حمله قلبی در اثر بیماری عروق کرونری رخ میدهد. در واقع در صورتی که شریان عروق کرونری مسدود شوند، احتمال اینکه سکته قلبی رخ بدهد بسیار زیاد است. علت کمتر شایع حمله قلبی نیز میتواند اسپاسم شدید و انقباض ناگهانی شریان کرونر باشد که باعث مسدود شدن جریان خون به عضله قلب میگردد.
حمله قلبی چگونه است؟
یکی از مهمترین مواردی که افراد باید در مورد حمله قلبی بدانند این است که در هنگام بروز این مشکل چه احساسی دارند؟ این حمله در ابتدا با درد شدید قفسه سینه احساس میشود. به طوری که احساس میکنید، شخصی به شدت قفسه سینه شما را فشار میدهد یا وزنه سنگینی را روی قفسه سینه خودتان تحمل کنید. ممکن است برای مدتی این درد ادامه داشته باشد. همچنین ممکن است در حین حمله قلبی احساس ضعف و سرگیجه داشته باشید و بیهوش شوید. ممکن است شروع به تعریق زیاد در اثر حمله قلبی کنید یا ایجاد شاهد درد خفیف در کف، گردن، کمر و بازوهای خود داشته باشید. تنگی نفس و عدم امکان نفس کشیدن صحیح نیز از جمله مشکلات ناشی از حمله قلبی میباشند.
تفاوت حمله قلبی و سکته قلبی
در میان عامه مردم، حمله قلبی و سکته قلبی مشابه هستند و تفاوتی میان آنها وجود ندارد؛ ولی واقعیت این است که حمله قلبی در شرایطی اتفاق میافتد که یکی از عروق خونی شریان کرونر دچار انسداد شوند و خونرسانی به قلب مختل شود؛ اما سکته قلبی در اثر ایجاد نقص در فعالیت الکتریکی قلب رخ میدهد و با حمله قلبی متفاوت است. البته میزان اهمیت حمله و سکته قلبی تا حد زیادی با یکدیگر مشابه بوده و هر دو در نهایت میتوانند باعث آسیب به عضلههای قلب شوند. به همین خاطر تفاوت چندانی میان این دو مشکل وجود ندارد و باید به محض مشاهده علائم با یک پزشک متخصص و اورژانس مشورت کنید.
انواع حمله قلبی

حمله قلبی به دلیل گرفتگی در عروق کرونر اتفاق میافتد و میتواند یک سری علائم خاص را به همراه داشته باشد. حملههای قلبی میتوانند باعث ایجاد علائم خاصی شوند که توجه به آنها بسیار حائز اهمیت است. شدت این مشکل نیز میتواند بسته به نوع حمله، متفاوت باشد. در ادامه شما را با انواع حمله قلبی آشنا میکنیم.
گرفتگی عروق کرونر (آنژین ناپایدار)
یکی از انواع حملههای قلبی که باید بیشتر در مورد آن اطلاعات کسب کنید، گرفتگی عروق کرونر است. حمله حاد عروقی کرونری در چنین شرایطی به وجود میآید و فرد ممکن است حتی در زمان استراحت نیز درد در قفسه سینه را تجربه کند. همچنین بیمار ممکن است مدت زمان طولانیتری درد را تجربه کند. معمولا درمان این بیماری با دارو امکان پذیر نیست و باید روشهای درمانی متفاوتی در نظر گرفته شود. آنژین ناپایدار که در اثر گرفتگی عروق کرونر به وجود میآید، علائم غیر یکنواخت دارد و ممکن است در هنگام استراحت علائم بیشتری را تجربه کنید. اما آنژین پایدار، یکی از انواع آنژینهای قلبی است که معمولا با فعالیت بدنی در ارتباط است. به طوری که اگر افراد ورزش کنند و یا فعالیت بدنی شدید داشته باشند، علائم این مشکل بروز پیدا میکند.
انفارکتوس میوکارد (ST (STEMI
انفارکتوس میوکارد (ST (STEMI یکی از انواع حملههای قلبی است که در آن فقط یکی از شریانهای اصلی قلب دچار آسیب و گرفتگی شده است. به همین خاطر اجازه رسیدن خون، اکسیژن و مواد مغذی به عضله قلب وجود ندارد و همین موضوع میتواند باعث حاد شدن این بیماری شود. متاسفانه در اثر این مشکل احتمال بروز آریتمی بطنی وجود دارد و همین امر ریسک بروز ایست قلبی را افزایش خواهد داد.
انفارکتوس میوکارد ( ST (NSTEMI
انفارکتوس میوکارد ( ST (NSTEMIیکی دیگر از شرایط حمله قلبی است که در آن فرد بیماری قلبی با شدت متوقف دارد. در واقع در چنین شرایطی یک شریان خون به صورت جزئی دچار انسداد میشود و علائم مشابهی با نوع شدید را به وجود میآید. با این حال به دلیل اینکه یکی از شریانهای خون به صورت جزئی دچار انسداد میشود، شدت آسیب به عضلات قلب بسیار کاهش پیدا میکند. به همین خاطر برای درمان بیماری به سرعت اقدام نمود.
علائم سکته یا حمله قلبی

یکی از مهمترین موضوعاتی که باید در مورد سکته قلبی به مردم اطلاع رسانی شود، علائم این نوع سکته است. در این صورت مردم در صورت مشاهده این علائم در خودشان و سایر افرادی که در کنار آنها حضور دارند، میتوانند به سرعت با اورژانس تماس بگیرند و از آسیب به عضلات قلب جلوگیری کنند. از جمله علائم حمله قلبی میتوان به موارد زیر اشاره کرد:
- درد در قفسه سینه
- احساس فشار، سنگینی و فشردگی در قفسه سینه
- درد در سایر قسمتهای بدن از جمله قفسه سینه، بازوها، فک، گردن، پشت و شکم
- احساس سبکی سر یا سرگیجه
- تعریق بیش از حد
- تنگی نفس
- احساس حالت تهوع و یا داشتن استفراغ
- احساس شدید اضطراب مانند حمله پانیک
- سرفه یا خس خس سینه
معمولا درد در قفسه سینه بسیار شدید است. اما بعضی از افراد ممکن است یک درد جزئی مشابه با درد سوء هاضمه را تجربه کنند. در حالی که شایعترین علامت سکته قلبی، درد در قفسه سینه است؛ اما این علائم میتوانند از فرد با فرد دیگری متفاوت باشند. بعضی از افراد ممکن است علائم دیگری همچون تنگی نفس، کمردرد، درد در فک و … داشته باشند. با این حال مهم این است که در صورت مشاهده این علائم، حتما با پزشک متخصص مشورت نمایید و در اسرع وقت با اورژانس تماس بگیرید.
علائم حمله قلبی در زنان
اگرچه به طور دقیق مشخص نیست که آیا علائم حمله قلبی در زنان با مردان متفاوت است یا خیر، اما در برخی از موارد دیده شده است که برخی از بانوان هیچ یک از علائم ناشی از حمله قلبی را تجربه نمیکنند و یا شاهد تعداد محدودی از این علائم هستند. درد، فشار و ناراحتی شدید در قفسه سینه از جمله علائم ناشی از سکته قلبی در زنان محسوب میشوند. با این وجود ممکن است برخی از زنان بدون داشتن درد در قفسه سینه علائم زیر را تجربه کنند. در هر صورت هم برای آقایان و هم برای خانمها ضرورتی وجود ندارد که به دنبال تمامی علائم سکته قلبی باشیم. چرا که معمولا یک یا دو مورد از این علائم برای تشخیص این مشکل کافی هستند.
- تنگی نفس
- سرگیجه و غش
- خستگی مفرط و بدون دلیل خاص
- خستگی در طول چند روز متوالی
- احساس درد ناحیه شکم
- احساس سوزش در سر دل
- درد در ناحیه گردن
- درد در ناحیه فک، شانه و پشت
- حالت تهوع و استفراغ
- درد و ناراحتی در دو بازو
در هر صورت باید توجه داشته باشید که شایعترین علائم سکته قلبی در زنان و مردان با یکدیگر یکسان است. بنابراین ضرورتی وجود ندارد که به دنبال نشانههای عجیب و غریب برای سکته قلبی در زنان باشید. البته دیده شده است که سکته قلبی خاموش در زنان بیشتر است. همچنین بعضی از بیماریهای زنان از جمله سندرم تخمدان پلی کیستیک میتوانند ریسک بروز این حمله را افزایش دهند. زنان در دوران یائسگی نیز بیشتر از زمانهای دیگر در معرض حمله قلبی قرار دارند که این موضوع بیشتر به علت تغییر هورمون در بدن آنها میباشد.
علائم حمله قلبی در جوانان
متاسفانه یکی از بیماریهای شایع در جوانان که حتی در برخی از مواقع باعث بروز مرگ نیز میشود، حمله قلبی است. باور اشتباهی که در میان مردم وجود دارد این است که جوانان در معرض سکته یا حمله قلبی نیستند و همین موضوع باعث میشود به محض اینکه علائمی در جوانان به وجود میآیند که هشداردهنده حمله و سکته قلبی هستند، افراد به آنها توجهی نکنند؛ اما این باور کاملا اشتباه بوده و ممکن است هر یک از جوانان در صورت مشاهده علائم زیر در معرض حمله و سکته قلبی باشند.
- ناتوانی در فعالیت حرکتی
- تنگی نفس
- درد در قفسه سینه به ویژه در هنگام فعالیت
- عرض کردن بیش از حد
- آبی شدن اطراف لثهها و زبان
- از حال رفتن
- تپش قلب
- سرگیجه هنگام ورزش
علائم سکته قلبی خفیف در مردان
در شرایطی که انسداد نسبی و جزئی در عروق کرونر اتفاق بیفتد، سکته قلبی خفیف رخ میدهد. در چنین شرایطی ممکن است علائم ایجاد شده خفیف و موقتی باشند و به مرور زمان از بین بروند. با این حال بسیار مهم است که حتی با وجود خفیف بودن علائم سکته قلبی، به فکر درمان به موقع و مراجعه سریع به پزشک باشید. از جمله علائم سکته قلبی خفیف در مردان میتوان به موارد زیر اشاره کرد.
- احساس درد در قفسه سینه و فشار و سنگینی به مدت چند دقیقه یا به صورت عود شونده
- بروز درد در ناحیه حلق
- سوء هاضمه و رفلاکس معده
- خستگی زیاد
- تنگی نفس در هنگام بروز درد در قفسه سینه
- ناراحتی در قسمت پشت کمر، فک، گردن و نواحی بالاتنه و معده
- احساس سبکی سر
- حالت تهوع
- تعریق سرد
علائم ایست قلبی
در ابتدا باید توضیح دهیم که ایست قلبی با سکته قلبی متفاوت است. در حمله یا همان سکته قلبی، رگهای مسدود شده باعث ایجاد مشکل میشوند. به طوری که این رگها با پلاکهای چربی، لختههای خونی و … مسدود میشوند و این موضوع باعث ایجاد مشکل در قلب میشود و جریان الکتریکی که باید به صورت اصولی در قلب پخش شود، دچار مشکل خواهد شد. ایست قلبی به عدم خونرسانی به قلب گفته میشود. در این صورت قلب به یکباره از کار میافتد و دیگر نمیتواند کار پمپاژ و ارسال خون را به سایر اندامهای بدن انجام دهد. در صورت عدم درمان فوری، ایست قلبی میتواند باعث مرگ شود. معمولا درمان ایست قلبی با کمک دستگاه دفیبریلاتور یا مالش قفسه سینه انجام خواهد شد. در این صورت قلب دوباره حرکت خود را آغاز میکند و علائم ایست قلبی از بین میروند. از جمله علائم ایست قلبی که نیاز به مراجعه فوری به پزشک دارند، میتوان به موارد زیر اشاره کرد.
- بالا رفتن ضربان قلب
- درد در قفسه سینه
- سرگیجه
- سبکی سر
- تنگی نفس
- از دست دادن هوشیاری
- احساس ناراحتی در معده و استفراغ
- از بین رفتن نبض
- افتادن و از بین رفتن تعادل
این علائم عمدتا بعد از اتفاق افتادن ایست قلبی رخ میدهند و میتوانند خطرات بسیار زیادی را به همراه داشته باشند. اما در صورتی که احساس ناراحتی در قفسه سینه داشتید و شاهد تپش قلب، ضعف و بی حالی، تنگی نفس و علائم این چنینی بودید و این علائم خفیف بودند؛ حتما به اورژانس مراجعه کنید. چرا که این علائم میتوانند نشانههایی از ایست قلبی در آینده باشند.  بیشتر بخوانید:۱۰ علت ورم پای راست که باید بدانید
بیشتر بخوانید:۱۰ علت ورم پای راست که باید بدانید
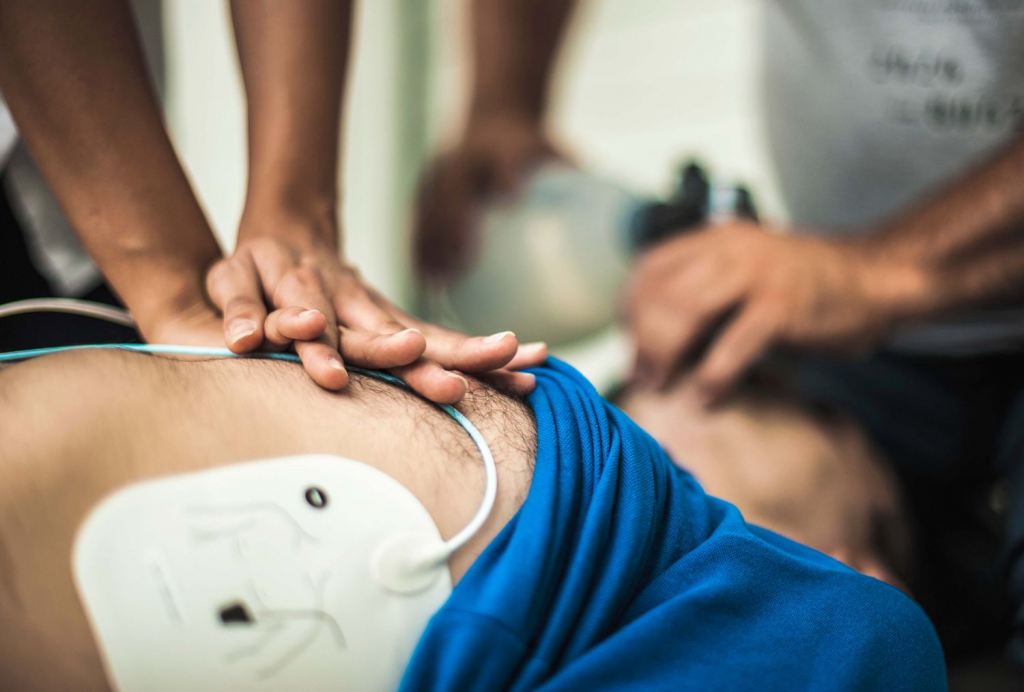
در صورت حمله قلبی چه کنیم؟

مهمترین کاری که باید در صورت مشاهده علائم حمله قلبی انجام دهید، تماس فوری با 115 است. چرا که یک زمان طلایی برای نجات آسیب به عضله قلب وجود دارد و باید حتما این زمان طلایی غنیمت شمرده شود تا از خطرات جانی در اثر حمله و سکته قلبی جلوگیری شود. در صورتی که این علائم را در فرد دیگری مشاهده کردید، سعی نکنید که فرد را به آرامش دعوت کنید و دلیل بروز این مشکل را استرس و یا اضطراب بدانید. متاسفانه جدی نگرفتن علائم ناشی از حمله قلبی میتوانند مهمترین عاملی باشد که باعث ایجاد مرگ و میر در اثر سکته قلبی میشود. در برخی از موارد حمله قلبی با احیای قلبی بهبود پیدا میکند. میتوان از دستگاههای شوک الکتریکی برای بازگرداندن عملکرد صحیح قلب به حالت معمول استفاده کرد. بنابراین مراجعه به موقع به پزشک و اورژانس بسیار حائز اهمیت بوده و توصیه میکنیم که سر خود اقدام به مصرف داروها و یا انجام یک سری از اقداماتی که هیچ پایه و اساس علمی ندارند، خودداری کنید.
روشهای درمان حمله قلبی
حمله قلبی یک مشکل اورژانسی است که برای جلوگیری از آسیب دائمی قلب یا مرگ، نیاز به مراقبت فوری دارد. برای درمان به موقع این مشکل با 115 تماس بگیرید تا مراحل درمان در آمبولانس، منزل و یا بیمارستان آغاز شود. در مرکز اورژانس بیمارستان برای جلوگیری از لخته شدن بیشتر خون در قلب و کاهش فشار وارد شده به قلب، داروهایی به بیمار داده میشوند. این داروها میتوانند لختههای خونی را دفع کنند و از جمع شدن پلاکتها و چسبیدن آنها به عروق خونی جلوگیری کنند. این داروها باید در عرض 1 الی 2 ساعت از شروع حمله قلبی دریافت شوند تا اثربخشی خود را بگذارند و از آسیب به عضلات قلب جلوگیری شود. از جمله داروهایی که میتوانند برای درمان علائم سکته قلبی مورد استفاده قرار گیرند، شامل موارد زیر هستند:
- آسپرین: این دارو برای جلوگیری از لخته شدن خون مورد استفاده قرار میگیرد و میتواند حمله قلبی را بدتر کند.
- سایر داروهای ضدپلاکت خون مانند کلوپیدوگرل (پلاویکس)، پراسوگرل (افینت) یا تیکاگرلور (بریلینتا) برای توقف لخته شدن خون
- درمان ترومبولیتیک یا شکستن لختههای خون برای حل کردن لختههای خون در شریانهای قلب
- ترکیبی از داروهای مختلف: ممکن است بسته به نظر پزشک نیاز باشد که چندین دارو به صورت همزمان مصرف شوند تا رگهای خونی گشاد شوند، درد کاهش پیدا کند و از ریتمهای قلبی خطرناک جلوگیری شود.
به غیر از درمانهای فوری که در اورژانس انجام میشوند، روشهای درمانی دیگری نیز برای سکته قلبی وجود دارند که از جمله آنها میتوان به موارد زیر اشاره کرد:
کاتتریزاسیون قلبی
کاتتریزاسیون قلبی یکی از روشهای درمان سکته قلبی است. در این روش میتوان تصویری از شریانهای مسدود شده را مشاهده کرد. همچنین علاوه بر این موضوع امکان استفاده از آنژیوگرافی یا استنت گذاری برای باز کردن شریانهای باریک و مسدود شده وجود دارد.
آنژیوپلاستی با بالون
آنژیوپلاستی با بالون از جمله روشهای درمان حمله قلبی است. این روش درمانی میتواند با کمک یک کاتتر که نوک آن بالون قرار گرفته است، انجام شود. در این روش کاتتر از طریق شریان بازویی یا داخل ران به سمت قلب هدایت میشود و تا مکانی که پلاکها باعث مسدود شدن رگها شدهاند، ادامه پیدا میکند. سپس این کاتتر باعث باز شدن عروق خونی شود و میتوان در صورت نیاز با باد کردن بالون، دیوارههای سرخرگ را بزرگتر کرد و انتقال جریان خون را بهبود بخشید. معمولا بالون گذاری با کمک استنت گذاری انجام میشود تا عملکرد هر دو بهبود پیدا کند.
قرار دادن استنت
استنت یک قطعه فلزی است که میتواند در هنگام قرار گرفتن در رگهای خونی باز شود و جریان خون را به صورت صحیح انتقال دهد. استنت در واقع یک قطعه فلزی است که در جداره رگهای خونی قرار میگیرد و آن را باز نگه میدارد. برای قرار دادن استنت در رگهای خونی، از یک کاتتر استفاده میشود. استنت با کمک کاتتر به محل مورد نظر ارسال میشود و سپس کاتتر با کمک بالون استنت را به دیواره رگ میچسباند. استنت قبل از ورود به رگ مانند یک جسم جمع شده است، اما پس از ورود به رگ باز میشود و مانند یک لوله فلزی از انسداد مجدد شریان جلوگیری میکند.
جراحی بای پس
در صورتی که امکان باز کردن رگها با کمک بالون و استنت وجود نداشته باشد، میتوان جراحی بای پس را انجام داد. جراحی بای پس یکی از عملهای جراحی رایج در قلب است. در این روش بخشی از رگ که دچار انسداد شده بریده میشود و دو بخش از رگ به یکدیگر اتصال داده میشوند. یا اینکه ممکن است یک تکه از رگ از بخشهای دیگر بدن مانند پاها گرفته شود و سپس قبل و بعد از رگ مسدود شده این رگ قرار داده خواهد شد. از این رو جریان خون در یک مسیر جدید و به غیر از مسیر اصلی رگ دارای گرفتگی اتفاق میافتد.
استفاده از باتری یا ضربان ساز قلب
در برخی از مواقع که بخشی از عضله قلب به طور کامل از بین رفته و عملکرد خود را از دست داده است، میتوان از باتری یا ضربان ساز قلب استفاده کرد. در چنین شرایطی یک دستگاه ضربان ساز یا باتری در قلب قرار داده میشود که میتواند به ثابت نگه داشتن ریتم قلب کمک کند. اگر یک آریتمی خطرناک در فرد رخ بدهد، میتوان از شوک الکتریکی نیز برای بهبود بیمار استفاده کرد.
برای درمان سکته قلبی به چه پزشکی مراجعه کنیم؟
یکی از سوالات اصلی بیماران برای درمان حمله و سکته قلبی، این است که چه پزشکی را بدین منظور انتخاب کنند. در اولین قدم و به محض مشاهده علائم سکته قلبی حتما باید به پزشک اورژانس مراجعه کنید تا با انجام معاینات پزشکی، اقدامات درمانی تا 1 الی 2 ساعت پس از سکته قلبی انجام شوند. اما در صورتی که اقدامات اورژانسی برای درمان سکته قلبی انجام شدهاند، میتوانید برای دنبال کردن بهترین روش درمانی و پیشگیری از شدت گرفتن این بیماری، با پزشکان متخصص قلب و عروق در ارتباط باشید. اکثر پزشکان متخصص و فوق تخصص قلب و عروق برای درمان حمله قلبی اقدامات خوبی را انجام میدهند؛ اما در صورت نیاز میتوانید به پزشکانی مراجعه کنید که دارای بورد تخصصی در زمینه ایسکمی نیز هستند. در این صورت از بهترین روشهای درمانی حمله قلبی بهره مند خواهید شد. در برخی از مواقع دیده شده است که افراد علائم حمله قلبی را مشاهده میکنند، اما در واقعیت مشکل در قلب نبوده و مشکلاتی مانند حمله پانیک، مشکل در معده و سیستم گوارش و … باعث ایجاد این موارد از علائم شدهاند. در این صورت ممکن است پزشک بیمار را به سایر پزشکان متخصص از جمله روانپزشک، متخصص داخلی و یا گوارش ارجاع دهد.
پیشگیری از سکته قلبی

سکته قلبی از جمله بیماریهای نگران کنندهای است که میتواند باعث ایجاد خطرات جانی نیز شود. هرگز برای انجام اقدامات پیشگیری کننده از سکته و حمله قلبی دیر نیست؛ حتی اگر قبلا این بیماری را تجربه کرده باشید. از جمله روشهای پیشگیری از سکته قلبی میتوان به موارد زیر اشاره کرد.
- داشتن سبک زندگی سالم. بهترین کار برای حفظ سلامتی، داشتن یک سبک زندگی سالم است. افرادی که بتوانند رژیم غذایی سالم خود را برای وزن خود حفظ کنند و ورزش منظم داشته باشند، میتوانند از بروز حمله و سایر بیماریهای قلبی و عروقی نیز جلوگیری کنند.
- مدیریت شرایط خاص سلامتی. افرادی که دارای بیماریهای زمینهای خاص مانند دیابت، فشار خون بالا، گرفتگی عروق کرونر و … هستند، باید دقت بیشتری به سلامت خودشان داشته باشند و از ارائه دهندگان مراقبتهای پزشکی برای درمان این بیماریها کمک بگیرند. چرا که این بیماریها میتوانند ریسک ابتلا به سکته قلبی را افزایش دهند.
- مصرف داروها طبق دستور. حمله قلبی میتواند در اثر عدم مصرف داروهای رقیق کننده خون و یا سایر داروهای درمان کننده مشکلات قلبی و عروقی رخ بدهد. برای جلوگیری از بروز این مشکل، حتما داروهایی که پزشک به شما توصیه است را مصرف کنید.
پیشگیری از سکته قلبی مجدد
پیشگیری از سکته قلبی در واقع با دو هدف انجام میشود. اولین هدف پیشگیری از بروز این مشکل در افراد است که تا به حال این بیماری را تجربه نکردهاند، دومین هدف هم پیشگیری از بروز سکته قلبی مجدد در افرادی است که قبلا این مشکل را تجربه نمودهاند. برای پیشگیری از سکته قلبی مجدد باید همان اقدامات معمولی که برای پیشگیری از حمله قلبی هستند را انجام دهید. رعایت نکات توصیه شده توسط پزشک نیز اهمیت بسیار زیادی در پیشگیری از بروز این مشکل دارد و باید حتما به آنها توجه داشته باشید.
- فعالیت بدنی: یکی از اقدامات پیشگیری کننده از حمله قلبی مجدد، داشتن فعالیت بدنی منظم است. البته فعالیت بدنی باید تحت نظر پزشک متخصص انجام شود. ممکن است پزشک از شما بخواهد که تا مدتی از انجام ورزش و فعالیت جنسی خودداری کنید.
- تغییرات در سبک زندگی: داشتن یک رژیم غذایی سالم، افزایش فعالیت بدنی، ترک سیگار و مدیریت استرس از جمله اقداماتی هستند که باید بهبود سلامت قلب و بهبود کیفیت زندگی خودتان انجام دهید. در مورد ایجاد تغییرات در سبک زندگی حتما با پزشک خود مشورت کنید تا توصیههای لازم در این زمینه به شما داده شود.
- توانبخشی قلبی و عروقی: توانبخشی یکی از برنامههای مهم برای بهبود عملکرد قلب است. پس از نارسایی قلبی، حمله قلبی و سکته، مراجعه به یک مرکز توانبخشی قلبی و عروقی برای بازگرداندن صحیح عملکرد قلب و عروق بسیار حائز اهمیت است میباشند.
داروهای پیشگیری از سکته قلبی
یکی از اقدامات پیشگیری از حمله قلبی، مصرف داروهای پیشگیری کننده است. همانطور که چندین بار در این مقاله توضیح داده شد، سکته قلبی معمولا در اثر گرفتگی رگهای عروق کرونر اتفاق میافتد و همین موضوع ایجاب میکند که برای پیشگیری از این بیماری، حتما از داروهایی استفاده شود که میتوانند پلاکهای خونی را کاهش دهند و از تجمع لختههای خونی در جدارههای رگهای خونی جلوگیری نمایند. از جمله معروفترین داروهای پیشگیری از سکته قلبی میتوان به داروی آسپرین و سایر داروهای ضد انعقاد خون اشاره کرد. این داروها ریسک انعقاد خون را کاهش میدهند و باعث جلوگیری از سکته قلبی خواهند شد. با این حال مصرف داروهای ضد انعقاد خون بدون توصیه پزشک نیز مفید نبوده و میتواند مشکلات زیادی را به همراه داشته باشد. از این رو حتما برای مصرف داروهای شیمیایی و گیاهی برای پیشگیری از سکته قلبی با پزشک متخصص در ارتباط باشید.
روشهای تشخیص سکته قلبی
برای تشخیص سکته قلبی ابتدا باید به علائم بیمار توجه شود. پزشک ممکن است علائم این مشکل را با انجام روشهای تشخیصی زیر مورد بررسی قرار دهد.
- نوار قلب: یکی از روشهای تشخیص سکته قلبی، نوار قلب است. این آزمایش ساده میتواند فعالیت الکتریکی قلب را ثبت کرده و به پزشک اعلام کند که چقدر عضله قلب آسیب دیده و بخش آسیب دیدگی نیز در کجاست. نوار قلب بسیار ساده و بدون نیاز به انجام اقدام خاصی ثبت خواهد شد.
- آزمایش خون: یکی دیگر از بهترین روشهای تشخیص حمله قلبی و بررسی روند بهبودی، انجام یک سری آزمایش خون هر 4 الی 8 ساعت یکبار است. آنزیمهای مختلفی در بدن وجود دارند که میزان مختلف آنها میتواند نشان دهنده سطح درگیری قلب باشد. به همین خاطر معمولا در مراکز بیمارستانی برای تشخیص شرایط سیستم قلب و عروق و جلوگیری از حمله قلبی مجدد، آزمایش خون به صورت منظم انجام میشود. مهمترین فاکتوری که میتواند برای تشخیص حمله قلبی در خون مورد بررسی قرار گیرد، تروپونین است. تروپونین یک پروتئین در سلولهای قلب است. این پروتئین در اثر کمبود خونرسانی به عضله قلب آزاد خواهد شد.
- اکوکاردیوگرافی: یکی از روشهای دیگر برای تشخیص سکته قلبی، اکوکاردیوگرافی است. در این آزمایش، امواج صوتی منعکس شده از عضله قلب ثبت میشوند که تصاویر مورد نظر ایجاد شوند. میتوان از اکوکاردیوگافی در حین و بعد از حمله قلبی استفاده کرد تا بتوان میزان پمپاژ قلب را مورد بررسی قرار داد. در این صورت پزشک میتواند متوجه شود که کدام یک از بخشهای قلب دچار آسیب شدهاند و آیا دریچههای قلبی سالم هستند یا خیر.
- کاتتریزاسیون قلبی: اگر داروها نتوانند در کنترل علائم حمله قلبی موثر باشند، ممکن است بیمار در اولین ساعات حمله قلبی به کاتتریزاسیون قلبی نیاز داشته باشد که به این فرآیند، کاتتر قلبی نیز گفته میشود. این روش هم برای تشخیص و هم برای درمان رگهای گرفته شده مورد استفاده قرار میگیرد. بدین صورت که کاتتر وارد رگهای عروق کرونری گرفته میشود و آنها را باز میکند.
در این روش برای تشخیص حمله قلبی یک کاتتر که یک لوله نازک و توخالی است در یک رگ خونی در کشاله ران یا مچ دست قرار داده میشود و تا قلب هدایت میشود. سپس پزشک میانسدادهای ایجاد شده در عروق خون را که اغلب با آنژیوپلاستی یا استنت برای باز کردن شریان و بازگرداندن جریان خون درمان میشوند، شناسایی کند.
- تست استرس: یکی دیگر از روشهای تشخیصی حمله قلبی، تست استرس است. در این شرایط پزشک میتواند یک آزمایش تردمیل انجام دهد تا بررسی کند که نواحی قلب در معرض خطر حمله قلبی قرار دارند را خیر.
- آنژیوگرافی: لخته یا چربی خونی که جریان خون را به قلب شما مسدود میکند، عامل حمله قلبی است. آنژیوگرافی آزمایشی است که میتواند نواحی مسدود شده با لخته خون را مشخص کند.
- سی تی اسکن: اگرچه سایر روشهای توضیح داده شده برای تشخیص حمله قلبی مهم هستند؛ اما آزمایش سی تی اسکن قلب میتواند تصویری از قلب شما را با جزئیات بسیار به پزشک نشان میدهد.
- اسکن قلب هستهای: در طی این آزمایش پزشکان یک رنگ رادیواکتیو را به قلب بیمار تزریق میکنند.. سپس از سی تی اسکن یا پت اسکن برای گرفتن عکسهای پیشرفته از قلب استفاده میشود. اسکن قلب هستهای یک تصویر رنگی از قلب بیمار را در اختیار پزشک قرار میدهد.
علل سکته قلبی
بیماری عروق کرونر قلب (CHD) اولین و مهمترین دلیل سکته قلبی است. این بیماری به شرایطی گفته میشود که رگهای خونی اصلی قلب به نام شریانهای کرونری که میزان خون مورد نیاز عضله قلب را تامین میکنند، با تجمع رسوبات مواد چرب و پلاکهای خونی مسدود شوند. قبل از اینکه حمله قلبی اتفاق بیفتد، یکی از این پلاکها دچار پارگی میشود و لخته خون ایجاد خواهد شد. لخته خون ممکن است جریان خون به قلب را مسدود کند و باعث ایجاد حمله قلبی شود. اگرچه دلیل اصلی سکته قلبی، گرفتگی عروق کرونر است؛ اما ریسک فاکتورهای مختلف دیگری نیز وجود دارند که باعث افزایش خطر سکته مغزی میشوند که از جمله آنها میتوان به موارد زیر اشاره کرد:
- سن. مردان بالای 45 سال و زنان بالای 55 سال بیشتر از بقیه افراد در معرض خطر ابتلا به حمله قلبی قرار دارند.
- مصرف تنباکو. سیگار کشیدن یا قرار گرفتن در معرض دود سیگار، میتواند خطر حمله قلبی را افزایش دهد.
- فشار خون بالا. فشار خون بالا میتواند باعث آسیب به شریانهایی شود که منتهی به قلب هستند. فشار خون بالا در اثر چاقی، کلسترول خون بالا و دیابت نیز رخ میدهد که هر کدام از این موارد فاکتورهایی برای افزایش ریسک سکته قلبی هستند.
- کلسترول یا تری گلیسیرید بالا. سطح بالای کلسترول لیپوپروتئین با چگالی کم (LDL) که با نام کلسترول بد شناخته میشود، به احتمال زیاد باعث باریک شدن شریانها میشود. سطح بالای برخی از چربیهای خون به نام تری گلیسیرید نیز خطر ابتلا به حمله قلبی را در زنان و مردان افزایش پیدا میدهد. این در حالی است که اگر سطح کلسترول لیپوپروتئین با چگالی بالا (HDL) – یا کلسترول خوب در محدوده استاندارد باشد، خطر حمله قلبی ممکن است کاهش یابد.
- چاقی. چاقی با فشار خون بالا، دیابت، سطوح بالای تری گلیسیرید و کلسترول بد و سطوح پایین کلسترول خوب در ارتباط است و همین موضوع باعث شده تا افراد چاق بیشتر از سایر افراد در معرض حمله قلبی باشند.
- دیابت. در صورتی که انسولین کافی در بدن ترشح نشود، ریسک حمله قلبی افزایش پیدا خواهد کرد. در چنین شرایطی فرد دارای بیماری دیابت میباشد.
- سندرم متابولیک. سندرم متابولیک باعث چاقی در کمر، فشار خون بالا، تری گلیسیرید بالا، قند خون و افزایش کلسترول میشود. افرادی که دارای سندرم متابولیک هستند، دو برابر بیشتر از افراد دیگر در معرض حمله قلبی میباشند.
- سابقه خانوادگی حملات قلبی. اگر برادر، خواهر، والدین یا پدربزرگ و مادربزرگ (در سن 55 سالگی برای مردان و در سن 65 سالگی برای زنان) یک بار حمله قلبی داشته باشند، ممکن است اعضای خانواده در معرض خطر بیشتری به حمله قلبی قرار داشته باشند.
- ورزش ناکافی. کمبود فعالیت بدنی (سبک زندگی کم تحرک) با خطر بیشتر حمله قلبی مرتبط است. ورزش منظم سلامت قلب را بهبود میبخشد و باعث کاهش خطر حمله قلبی میشود.
- رژیم غذایی ناسالم. داشتن رژیم غذایی سرشار از قند، چربی حیوانی، غذاهای فرآوری شده، چربیهای ترانس و نمک خطر حمله قلبی را افزایش میدهد. بهتر است برای پیشگیری از سکته قلبی مقدار زیادی میوه، سبزیجات، فیبر و روغنهای سالم بخورید.
- فشار. استرس عاطفی مانند عصبانیت شدید و شوک روحی، ممکن است خطر حمله قلبی را افزایش دهد.
- سابقه پره اکلامپسی. این وضعیت باعث افزایش فشار خون در دوران بارداری میشود و خطر ابتلا به بیماری قلبی را در طول زندگی افزایش میدهد.
- ابتلا به بیماریهای خود ایمنی. ابتلا به بیماریهایی مانند آرتریت روماتوئید یا لوپوس میتواند خطر حمله قلبی را افزایش دهد.
عوارض سکته قلبی
سکته قلبی به دلیل اینکه خونرسانی به عضلات قلب را محدود میکند، میتواند عوارض زیادی را به همراه داشته باشد. در واقع آسیبی که به عضله قلب وارد میشود، به دلیل عدم خونرسانی به آن میباشد. از جمله عوارض سکته و حمله قلبی در افراد مختلف شامل موارد زیر هستند:
- ریتم قلب نامنظم یا غیر معمول (آریتمی). آسیب سکته قلبی به عضلات، میتواند بر نحوه حرکت سیگنالهای الکتریکی در قلب تاثیر داشته باشد و باعث ایجاد تغییرات در ضربان قلب شود. این موضوع به آریتمی معروف است و در برخی از مواقع میتواند جدی و کشنده باشد.
- شوک قلبی. این وضعیت نادر زمانی رخ میدهد که قلب به طور ناگهانی قادر به پمپاژ خون نباشد.
- نارسایی قلبی. آسیب زیاد به بافت عضله قلب میتواند باعث شود که قلب قادر به پمپاژ کردن خون نباشد. نارسایی قلبی در اثر سکته میتواند موقت یا طولانی مدت (مزمن) باشد.
- التهاب بافت کیسه اطراف قلب (پریکاردیت). گاهی اوقات حمله قلبی باعث میشود تا عملکرد قلب دچار اختلال شود و سیستم ایمنی نیز پاسخی منفی به بافتهای خوب داشته باشد.
- ایست قلبی. در این شرایط بدون هیچ هشداری قلب میایستد. تغییر ناگهانی در سیگنالهای قلب باعث ایست قلبی ناگهانی میشود. حمله قلبی خطر ابتلا به این وضعیت تهدید کننده زندگی را افزایش میدهد.
روند بهبود پس از سکته قلبی
مدت زمان بهبودی پس از سکته قلبی وابسته به فاکتورهای مختلفی است که از جمله آنها میتوان به شدت حمله قلبی و میزان آسیبی که به عضلات قلب وارد شده است اشاره کرد. اکثر افراد میتوانند پس از سکته مغزی به سر کار بروند و کارهای روزمره را انجام دهند؛ اما یک سری محدودیتهایی نیز برای افراد در نظر گرفته میشود که از جمله آنها میتوان به عدم انجام کارهای سنگین، بلند نکردن اجسام سنگین، کاهش ریتم قلب با ورزش و … اشاره کرد. با ترکیبی از تغییرات سبک زندگی مانند رژیم غذایی سالم، مصرف داروهای گیاهی و شیمیایی و همچنین شرکت در جلسات بازتوانی میتوان به راحتی به زندگی روزمره پس از حمله قلبی بازگشت. معمولا پس از حمله قلبی افراد باید مدت زمان کوتاهی را در بیمارستانها حضور داشته باشند و پس از آن به منزل میروند و مراقبتهای پزشکی را با کمک داروها و توصیههای پزشک در منزل انجام میدهند.
گویندگی یکی از مهم ترین مهارت های یک نویسنده است. ترجمه به معنای تغییر کلمات و عبارات در یک متن است. در واقع، با بازنویسی، نظر یا اعتقاد شخص دیگری را به قول خودتان بیان می کنید. هدف در این اثر حفظ معنا و ایده متن اصلی و بازتولید کلمه به کلمه آن است. استناد یکی از مهمترین ابزارها برای استفاده از تحقیقات دیگران در مقاله یا پایان نامه شماست. به این ترتیب اگر کار پژوهشی انجام شود، بازنویسی مقالات و نگارش کتاب و سایر نوشته ها به صورت سیستماتیک انجام شود، بیشترین تأثیر را دارد.
بازنویسی چیست؟
بازنویسی محتوا به معنای بازنویسی متن است. در این فرآیند متن اصلی به شکلی متفاوت با تغییرات جزئی در برخی جزئیات بازنویسی می شود. این کار برای بهبود درک و خوانایی متن، اصلاح اشتباهات گرامری و استفاده از واژگان بهتر و دقیق تر انجام می شود.
بازنویسی محتوا نیز می تواند برای تغییر سبک نوشتن و تنظیمات آن انجام شود. به عنوان مثال می توان یک متن علمی را به صورت ساده و قابل فهم برای عموم بازنویسی کرد. همچنین در برخی موارد، متن بازنویسی می شود تا دیدگاهی جدید و تفاوتی در نگرش نویسنده به موضوع ارائه شود.
از مزایای بازنویسی متن می توان به بهبود کیفیت و دقت مطالب، درک آن، جلب توجه بیشتر خوانندگان و افزایش صفحه یا وب سایت، افزایش اعتبار و اعتبار اطلاعات منتشر شده و افزایش رتبه موتور جستجو اشاره کرد. ماشین. در نهایت، بازنویسی متن به عنوان یک فرآیند مهم نوشتن و ارتباط، بهبود کیفیت محتوا و افزایش اعتبار و اعتماد است.
اهمیت نوشتن مطالب جدید
بازنویسی و بازنویسی راهی برای ارجاع به یک متن بدون اشاره مستقیم به آن است. تفسیر شیوای مقاله بسیار مهم است، زیرا تفسیر غلط و بد می تواند باعث ابهاماتی مانند سرقت ادبی یا کپی منبع بدون ذکر آن شود. بازنویسی مقاله به نویسنده این توانایی را میدهد که اظهارات افراد دیگر را خلاقانه بیان کند و از معنای کار آنها برای رسیدن به هدف نهایی خود استفاده کند.
نمونه ای از بازنویسی محتوا
ترجمه چگونه به ما کمک می کند؟
ترجمه و بازنویسی مطالب دقیق و اصیل برای کار دانش آموز بسیار مهم است و در زندگی حرفه ای و حرفه ای نیز بسیار مهم است. برای نویسندگان آثار مختلف بسیار ناخوشایند است که بدانند ایده ها و محتوایی که بیان کرده اند با آنچه در ذهن داشته اند متفاوت است. بازنویسی به معنای برداشتن کلمات از یک پاراگراف و جایگزینی آنها با کلمات دیگر نیست. این سوال هنگام بازنویسی مقالات ISI بسیار مهم است زیرا بسیاری از نویسندگان سرقت ادبی می کنند که منجر به علم می شود. در یک مقاله پایه، متن نباید ساختار یا پاراگراف اصلی داشته باشد.
یک بازنویسی خوب چه ویژگی هایی دارد؟
نوشتن محتوای خوب باید دارای ویژگی های زیر باشد:
1. بهبود ساختار متن: بازنویسی باید ساختار متن را بهبود بخشد و متن را به گونه ای ارائه کند که درک آن برای خواننده آسان باشد.
2. بهبود توانایی درک: نوشتن قابل قبول عبارت است از بیان محتوای متن به طوری که خواننده بتواند آن را با درک بالایی درک کند.
3. حفظ سبک نویسنده: هنگام بازنویسی مطالب، سبک نویسنده باید حفظ شود. و تغییرات را به گونه ای اعمال کنید که محتوای اصلی متن حفظ شود.
4. بهبود جریان متن: بازنویسی خوب همه چیز در مورد بهبود جریان متن و سازماندهی پاراگراف ها و جملات به گونه ای است که خواننده به راحتی آن را درک کند.
5. رعایت قوانین و مقررات: یکی از اصول بازنویسی، رعایت قوانین و مقررات مربوط به تحریر و نگارش اسناد مطابق با موازین علمی است.
6. تصحیح و به روز رسانی منابع و منابع داده: بازنویسی باید راهی برای به روز رسانی منابع و منابع داده استفاده شده و اطمینان از ذکر صحیح همه منابع باشد.
7. تاکید بر ارتباط بین قسمت های مختلف: یکی از اصول بازنویسی بهبود ارتباط بین قسمت های مختلف پایان نامه و سازماندهی متن به گونه ای است که خواننده به راحتی ارتباط بین قسمت های مختلف را درک کند.
چگونه مطالب را بازنویسی کنم؟
برای بازنویسی محتوا یا عبارت، جملات مجهول را به جملات شناخته شده یا برعکس تغییر دهید. کلماتی را با همان معنی جایگزین کنید. نکته مهم دیگر در بازنویسی تغییر فعل و فاعل است، تغییر کلمات کافی نیست، بلکه متن را بفهمید و از ابتدا به زبان خودتان بنویسید. اگر متن بازنویسی شده شما بیش از 50٪ با متن اصلی یکسان است، به این معنی است که شما سرقت ادبی کرده اید و باید به آن استناد شود. به این ترتیب، هنگام بازنویسی متون علمی، باید بازنویسی مقاله، بازنویسی مقاله و بازنویسی کتاب را در نظر داشته باشید.
تکنیک های مقاله نویسی
• استفاده از کلماتی با همان معنی: گاهی اوقات لازم است که برای تغییر وزن کلی متن، کلمات را با همان معنی جایگزین کنیم، مثلاً این جمله را از یک جمله رسمی، طنزآمیز اما رسمی کنیم
• تغییر ساختار جمله: در میان تکنیک های بازنویسی، ساختار جمله بیش از سایر روش ها تغییر می کند. همانطور که اشاره شد، در این روش، دلایل مختلفی برای تغییر ساختار رشته های نامحدود به نامحدود و بالعکس وجود دارد. مثلا، این تغییر را می توان انجام داد زیرا همه خطوط یک جمله با موضوع شروع نمی شوند. همچنین با بینام کردن جملات، مفاهیم بهصورت کلیتری منتقل میشوند.
• کاهش طول جملات: به عنوان یک قاعده کلی، می توان بیان کرد که هر چه جمله طولانی تر باشد، درک آن دشوارتر است. با بازنویسی متون می توانید یک جمله را به دو یا حتی کوتاهتر تبدیل کنید و در نتیجه متن خود را روانتر و مفهومی تر ارائه دهید.
• تغییر قسمت های مختلف جمله: یکی از تکنیک های بازنویسی متن، تغییر و جابجایی فاعل، اسم، صفت و قید است. این تکنیک برای انواع بازنویسی فارسی و انگلیسی و همچنین بازنویسی کتاب، بازنویسی مقاله و بازنویسی پایان نامه قابل استفاده است.
برای رونویسی یا توضیح، جملات ناآشنا باید به جملات آشنا یا برعکس تبدیل شوند. همچنین باید کلماتی را جایگزین کلماتی کنید که معنی مشابهی دارند. نکته مهم دیگر برای بازنویسی تغییر فعل و موضوع است، یعنی از ابتدا فقط با تغییر کلمات و درک متن به زبان خود شروع نکنید. اگر متنی که کپی کرده اید بیش از 50 درصد با متن اصلی یکسان است، به این معنی است که باید به آنچه سرقت کرده اید استناد کنید. بنابراین در بازنویسی مقالات علمی، مقاله نویسی، مقاله نویسی و تالیف کتاب باید این نکته را مد نظر قرار دهید. یک پیشنهاد کاغذی بنویسید و بنویسید
-
تکنیک های بازنویسی مقاله
• استفاده از کلمات هم معنی: گاهی لازم است برای تغییر وزن کلی متن، کلمات را با همان معنی جایگزین کنیم، مثلاً می توانیم این جمله را از کلمات غیر رسمی به یک جمله رسمی تبدیل کنیم.
• تغییر دستور زبان جملات: در میان تکنیک های بازنویسی، تغییر دستور زبان جملات بیشتر از سایر روش ها رایج است. همانطور که توضیح دادیم در این روش جملات غیرقابل شمارش به اشکال غیرقابل شمارش و متفاوت تبدیل می شوند. تغییر در ساختار دلایل مختلفی دارد، به عنوان مثال، این تغییر می تواند اتفاق بیفتد زیرا همه جملات در پاراگراف با یک موضوع شروع نمی شوند. علاوه بر این، با نامعین ساختن جملات، ایده ها به شکل کلی تری منتقل می شوند.
• کاهش طول جملات: به طور کلی پذیرفته شده است که هر چه یک جمله طولانی تر باشد، درک آن دشوارتر است. بازنویسی متون به شما این امکان را می دهد که یک جمله را به دو یا چند جمله کوتاه تر تبدیل کنید و در نتیجه متن را به شیوه ای روان تر و مفهومی تر ارائه دهید.
• تغییر قسمت های مختلف جمله: یکی از تکنیک های مورد استفاده برای بازنویسی متن، تغییر و جابجایی فعل، اسم، صفت و حرف اضافه است. این تکنیک در انواع بازنویسی فارسی و انگلیسی و بازنویسی کتاب، بازنویسی مقاله و بازنویسی پایان نامه قابل استفاده است.
متن آهنگ ماکان بند خودت بهتر میدونی همه برن خودم واست میمونم
من عاشق شدم انگار طلسم شدم
دائم یه حس خوب دارم بهت
پس خودت بیا به دادم برس
تو تنها دختری که تو این کشوری
تو گوشم بزنی باز نور چشممی
من میدونم اشتباه کردم میشه تو کشش ندی
میشه خواهش کنم نری برگردی
تو با همه اخلاق بدم سر کردی
خب نباشی میگیره قلبم بی تو
اصلا این دیوونه رو چطور جمع کردی تو
من دستبرد خورده به قلبم
میدونم کار توئه دورت بگردم
میتونم از چشمات بخونم چون من فازتو میدونمMusicdel | موزیکدل
خودت بهتر میدونی همه برن خودم واست میمونم
تو صدای خندیدنت انقد قشنگه شده زنگ گوشی من
